
藤原清宏
なにわ生野病院呼吸器内科(〒556-0014 大阪府大阪市浪速区大国1-10-3)
An 89-year-old male with secondary organizing pneumonia from COVID-19 pneumonia
Kiyohiro Fujiwara
Department of Respiratory Medicine, Naniwa Ikuno Hospital, Osaka
Keywords:COVID-19肺炎,二次性器質化肺炎,胸部CT,プレドニゾロン/COVID-19 pneumonia, secondary organizing pneumonia, chest CT, prednisolone
呼吸臨床 2021年5巻6号 論文No. e00130
Jpn Open J Respir Med 2021 Vol. 5 No. 6 Article No.e00130
DOI: 10.24557/kokyurinsho.5.e00130
受付日:2021年3月29日
掲載日:2021年6月14日
©️Kiyohiro Fujiwara. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
症例:89歳,男性。
主訴:発熱。
既往歴:10カ月前に左被殻出血発症し,失語症,右片麻痺。
家族歴:特記事項なし。
現病歴:4カ月前から高齢者施設に入所していたが,新型コロナウイルス感染のクラスターが発生し,38.9℃の発熱があり,SARS-CoV-2のRT-PCR検査で陽性のため,発症翌日,当院に直ちに緊急搬送された。
入院時胸部CT像(図1):下葉背側の胸膜下に沿って,わずかのすりガラス陰影を認め,少量の胸水貯留もみられた。
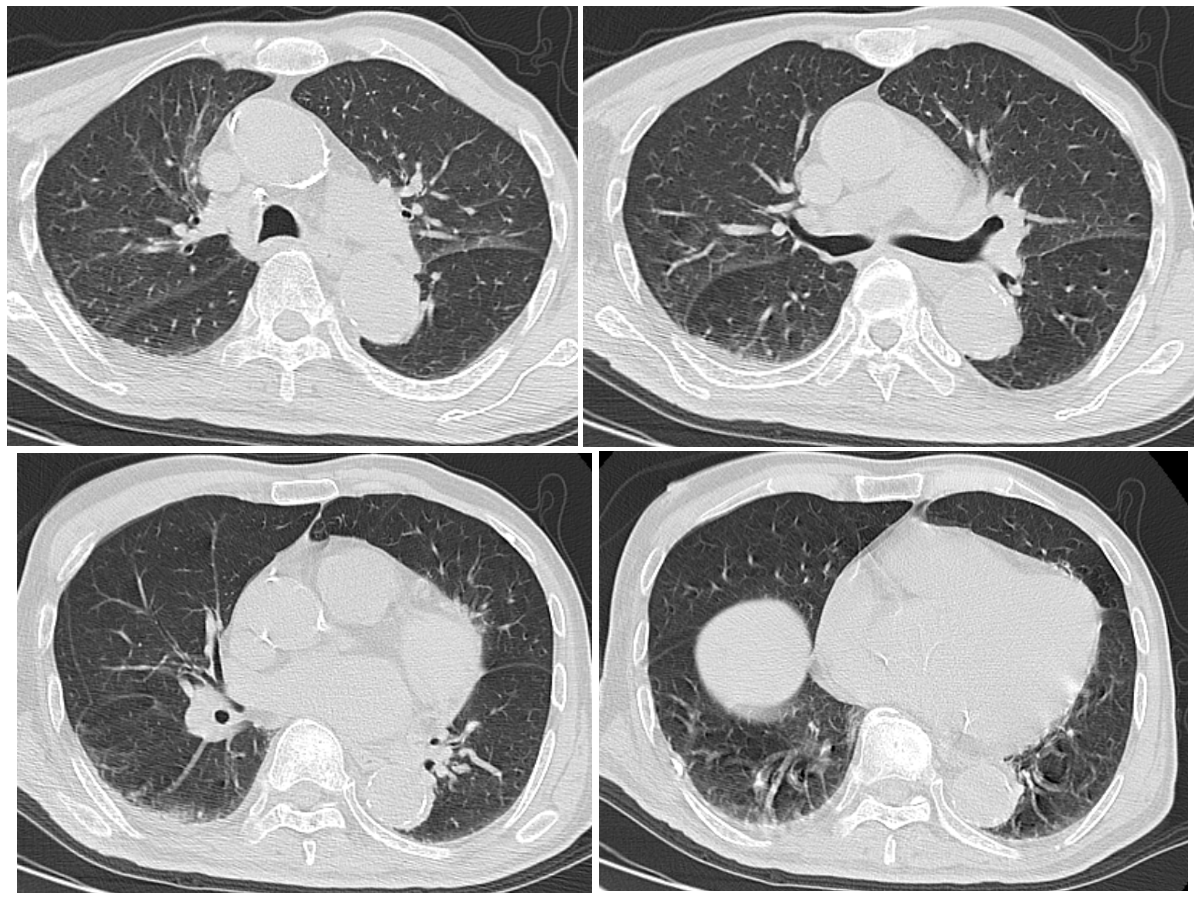
図1 当院入院時の胸部CT像
下葉背側胸膜下に沿って,わずかのすりガラス陰影と少量の胸水貯留を認める。
初診時現症:身長165cm,体重44.5kg。体温38.0℃,脈拍74bpm,血圧150/83mmHg,呼吸数17回/分,SpO2 95%(室内気)。心音純,呼吸音・清。腹部は平坦・軟,四肢に浮腫なし。
入院時検査所見:末梢血液像については白血球数2,500/μL(白血球分類:好中球46.3%,好酸球2.3%,好塩基球0.4%,リンパ球40.1%,単球10.9%),赤血球数408×104/μL,血小板数10.6×104/μL。生化学検査については総蛋白7.3g/dL,尿素窒素17.1mg/dL,クレアチニン0.58mg/dL,AST 31IU/L,ALT 13IU/L,Na 147mEq/L,K 3.7mEq/L,Cl 108IU/L,LDH 174IU/L,血糖値112mg/dLであった。免疫学的検査ではCRP 0.90mg/dL,フェリチン143.1ng/mL(39.4〜340.0),KL-6 203U/mL(500未満),SP-D 31.7ng/mL(110未満)であった。
入院後経過(図2):COVID-19肺炎に対しては,重症化リスクがあり,第1病日からデキサメタゾン6.6mg/日の点滴を開始し,合計10日間投与予定とした。細菌性肺炎の可能性を考慮してセフトリアキソンの点滴も開始した。第5病日から室内気でSpO2 92%以下の低下が認められ,鼻腔カニューレで,酸素流量2L/分で投与を開始した。重症度分類[1]上,中等症IIに相当するようになったため,レムデシビルの点滴を第5病日から行うこととし,投与初日に200mg,投与2日目以降は100mgを1日1回点滴静注で,合計5日間行うこととした。第8病日にCRP 10.54mg/dLに上昇したため,抗菌薬をメロペネムに変更した。第13病日にCRP 10.88mg/dLに再上昇したため,レボフロキサシンに変更した。喀痰検査でMRSAが検出され,第18病日からバンコマイシンに変更し,7日間投与した。第25,26病日の鼻咽頭ぬぐい液の等温核酸増幅検査法によって,SARS-CoV-2 RNAは陰性を2回確認し,隔離解除した。呼吸状態も改善し,第27病日から酸素吸入を中止した。ポータブル撮影による胸部単純X線像(図2)では,次第に両側性に多発性に浸潤影が増悪していた。第27病日に胸部CT(図3)を撮影した。両側全肺にわたって,胸膜下や気管支血管束に沿ってコンソリデーションやすりガラス陰影が斑状に認められ,病変内にエアブロンコグラムや気管支拡張もみられた。また,両側の胸水貯留が認められた。胸部CT像から,COVID-19肺炎の遷延ではなく,COVID-19肺炎回復後の二次性器質化肺炎と診断し,第27病日からプレドニゾロンの投与を行うこととし,30mg/日から開始し,プレドニゾロン投与開始7日目で,第34病日の胸部CT像(図4)では両側全肺におけるコンソリデーションは,濃度が低下し,すりガラス陰影に変化していった。すりガラス陰影も濃度低下が認められ,胸水も減少していた。以後,プレドニゾロンを順次漸減し,中止することとした。患者は第47病日に高齢者施設に転院となった。第70病日の胸部CT(図5)では両側肺ともにコンソリデーションは消退し,右下葉に軽度の気管支壁肥厚が認められた。コンソリデーションとすりガラス陰影は,第34病日よりさらに濃度が低下したすりガラス陰影となり,軽度の線維化を残すのみになっていた。
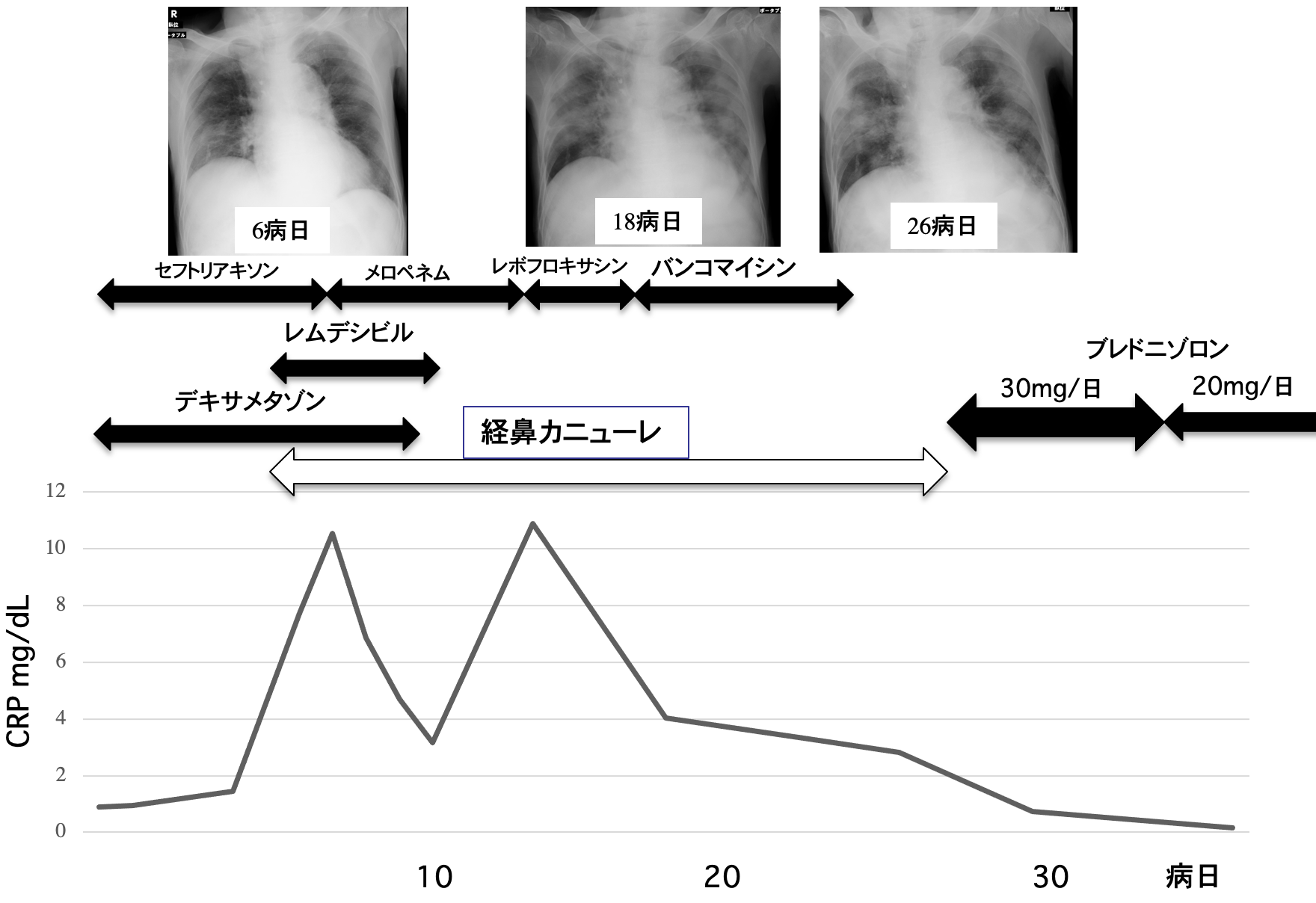
図2 COVID-19肺炎の経過
胸部X線像では,次第に両側肺とも多発性に浸潤影が増悪している。
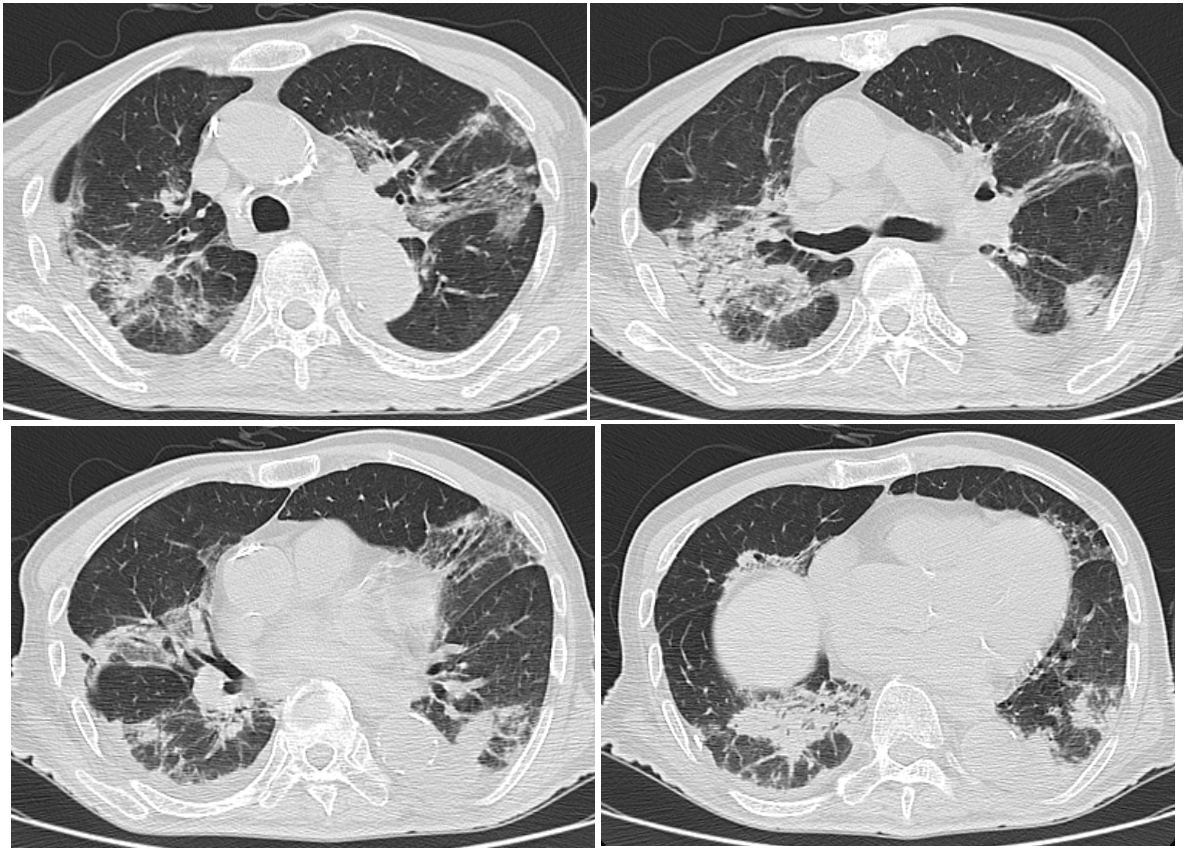
図3 第27病日の胸部CT像
両側全肺にわたって,胸膜下や気管支血管束に沿ってコンソリデーションやすりガラス陰影が斑状に認められ,病変内にエアブロンコグラムや気管支拡張もみられる。また,両側の胸水貯留が認められる。

図4 第34病日の胸部CT像
プレドニゾロン投与開始7日目で,両側全肺におけるコンソリデーションは,濃度が低下し,すりガラス陰影に変化していき,すりガラス陰影も濃度低下が認められ,胸水も減少している。
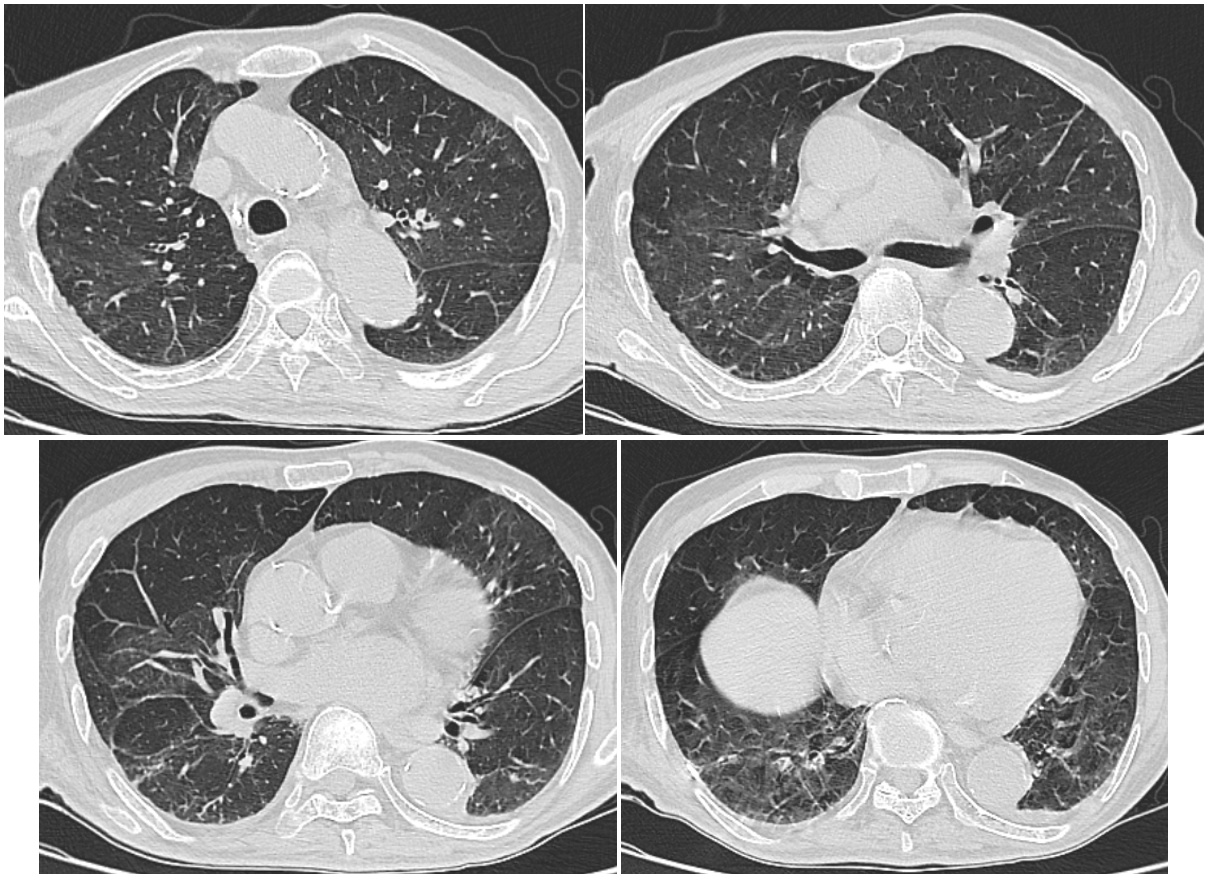
図5 第70病日の胸部CT像
両側肺ともにコンソリデーションは消退し,右下葉に軽度の気管支壁肥厚が認められる。コンソリデーションとすりガラス陰影は,第34病日よりさらに濃度が低下したすりガラス陰影となり,軽度の線維化を残すのみになっている。
COVID-19肺炎後に器質化肺炎が発症することについてWangら[4]は報告していている。COVID-19肺炎67例において症状発現後の中央値38日目にCTを再検し,その内,20例は完全に病変は消退していたが,47例は病変が遺残し,コンソリデーションの割合が多い症例や病変が3葉以上の症例において有意に病変が遺残したとしている。
COVID-19肺炎後の二次性器質化肺炎に対するステロイド治療が有効であることを,Takumidaら[5]とHoriiら[6]が報告している。Takumidaら[5]の症例は,70歳の男性で,COVID-19の発症から5週間後にもSpO2 90%以上を維持するために酸素を必要としていた。経気管支肺クライオバイオプシーによって病理学的に器質化肺炎と診断し,プレドニゾロン投与によって,呼吸器症状が緩和し,呼吸機能も回復したとしている。COVID-19肺炎の後遺症として器質化肺炎を発症した症例にはステロイド治療を検討することを提案するとしている。Horiiら[6]の症例は,70歳の症例で入院10日目に急速に呼吸不全を来し,リザーバーマスクを必要とした。胸部CTで急速に進行する二次性器質化肺炎と診断し,プレドニゾロンの投与で改善している。Koryら[7]は,COVID-19に対するRECOVERY Collaborative Groupのプロトコルである6mg/日で最大10日間のデキサメタゾン投与は不十分かもしれない懸念があり,コルチコステロイドの種類,投与量,投与期間,および注意深い漸減について,さらなる研究が必要でないかと述べている。
器質化肺炎は肺胞道やその周囲の肺胞腔内に肉芽組織が充満し,周囲の肺実質に慢性炎症を認める組織像を示し,症状としては,乾性咳嗽,発熱,息切れを呈し,ステロイドによる治療に通常よく反応する[8]。基礎疾患の同定されない特発性器質化肺炎もみられるが,二次性器質化肺炎は,肺感染症,膠原病,薬剤性肺障害,放射線治療などに伴って生じる[8]。器質化肺炎の胸部CT所見は斑状の両側性のコンソリデーションが胸膜下や気管支血管周囲に分布し,すりガラス陰影も認められる。本症例にみられた胸水については,Vasuら[9]の報告では,二次性器質化肺炎10例の内6例に認められ,一方,特発性器質化肺炎11例では認めなかったとしている。COVID-19肺炎症例でも二次性器質化肺炎に対するステロイド治療の有効性は報告されており[5][6],診断上,胸部CTは重要であろう。COVID-19パンデミックの状況下においては,COVID-19肺炎後の症例に対して,胸部CTで器質化肺炎像が明らかであれば,生検を省くことも許容されるであろう。今後,COVID-19肺炎後であっても,二次性器質化肺炎のためにステロイド投与が必要な症例の集積が望まれる。なお,二次性器質化肺炎はさまざまの感染症に続発することがあり,COVID-19肺炎後であっても,慎重に経過観察し,他の感染症との鑑別にも留意すべきであろう。
利益相反:本論文執筆に関して申告する利益相反はない。





