藤原清宏
なにわ生野病院呼吸器内科(〒556-0014 大阪府大阪市浪速区大国1-10-3)
A case of a 101-year-old woman who showed the effect of steroid pulse therapy on severe pneumococcal pneumonia
Kiyohiro Fujiwara
Department of Respiratory Medicine, Naniwa Ikuno Hospital, Osaka
Keywords:肺炎球菌肺炎,胸部CT,ステロイドパルス療法/pneumococcal pneumonia, steroid pulse therapy, chest CT
呼吸臨床 2021年5巻8号 論文No. e00133
Jpn Open J Respir Med 2021 Vol. 5 No. 8 Article No.e00133
DOI: 10.24557/kokyurinsho.5.e00133
受付日:2021年6月21日
掲載日:2021年8月2日
©️Kiyohiro Fujiwara. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
ステロイドは炎症カスケードの強力な阻害剤であり,炎症性サイトカインの発現を抑制し,炎症反応の拡大を潜在的に防止しうる。重症の細菌性肺炎の治療に際し,ステロイド投与を行う有用性は報告されている。投与するタイミングは重要であり,適応とされれば,24時間以内に開始する必要があるとされる[1]。しかし,ステロイドパルス療法については,報告は少なく,レジオネラ肺炎[2],マイコプラズマ肺炎[3][4],クラミジア肺炎[5]などについては,有効であるとした報告例は散見される。
今回,筆者らは,101歳女性の重症の肺炎球菌肺炎に対し,ステロイドパルス療法が有効であった症例を経験したので報告する。
症例:101歳,女性。
主訴:咳嗽,食欲不振。
既往歴:高血圧症。詳細不明であるが,若い頃に肺結核の罹患。誤嚥性肺炎の既往なし。肺炎球菌ワクチン接種歴はなかった。免疫不全などの全身性の易感染性を来す要因はなかった。
喫煙歴:なし。
家族歴:特記事項なし。
現病歴:長男家族と同居中で,普段は歩行車を押して歩くことができていたが,約1週間前から食欲不振があり,咳嗽と全身倦怠感もあり,かかりつけ医に受診し,経過観察となったが,次第に症状の悪化がみられ,当院に救急搬送された。
初診時現症:身長141cm,体重46kg。意識清明。血圧150/83mmHg,脈拍102回/分,呼吸数40回/分,体温37.4°C,SpO2は室内空気下で85%。心音純,整,呼吸音 湿性ラ音を聴取。下肢に浮腫はなし。腹部は平坦・軟。神経学的所見に異常はなかった。
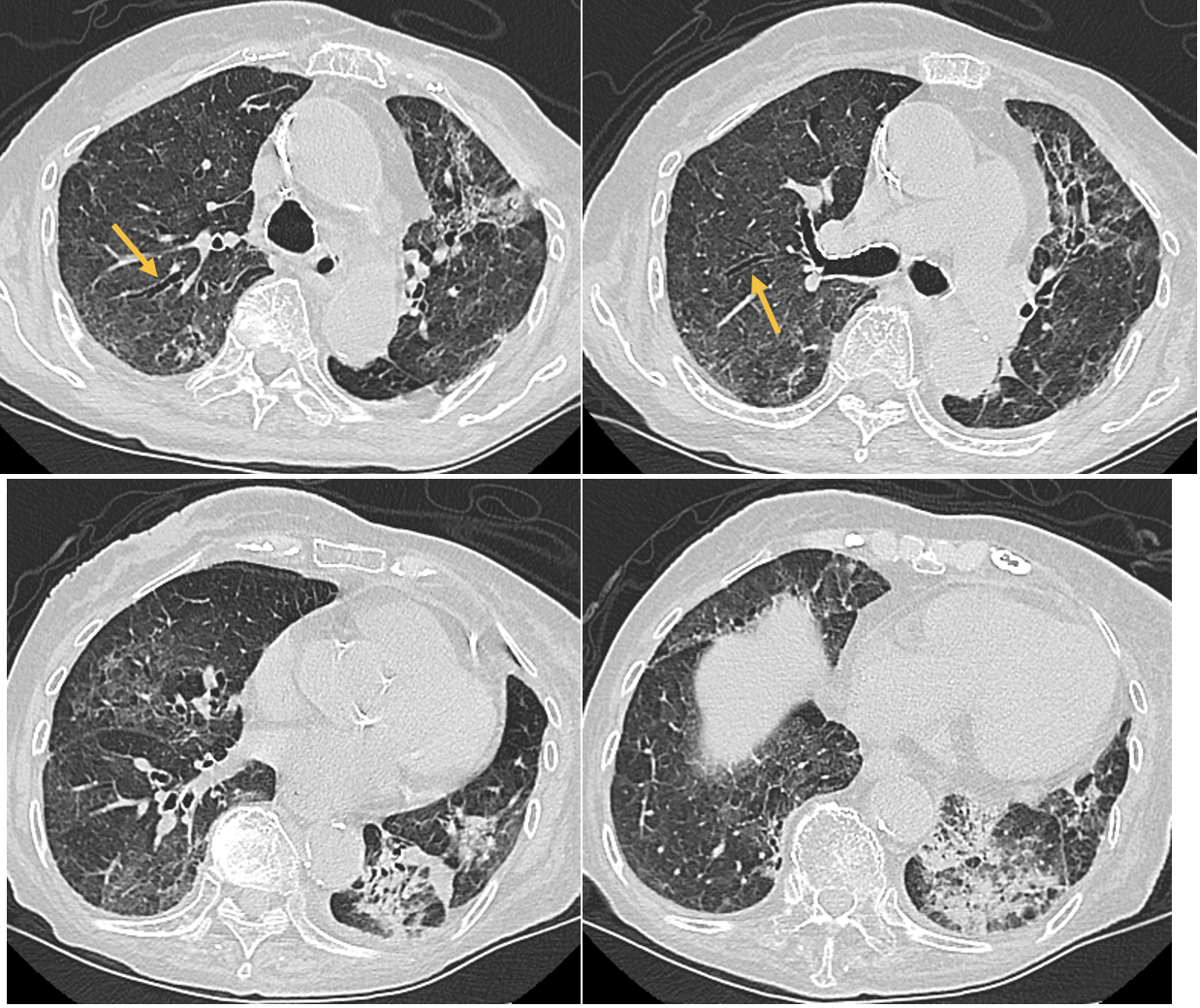
入院時胸部CT像(図1):右肺は広範囲にわたり,上肺野優位に,右下葉まで,すりガラス陰影とコンソリデーションが認められた。左肺にも,すりガラス陰影が全肺野に斑状に認められた。牽引性気管支拡張も認められた。
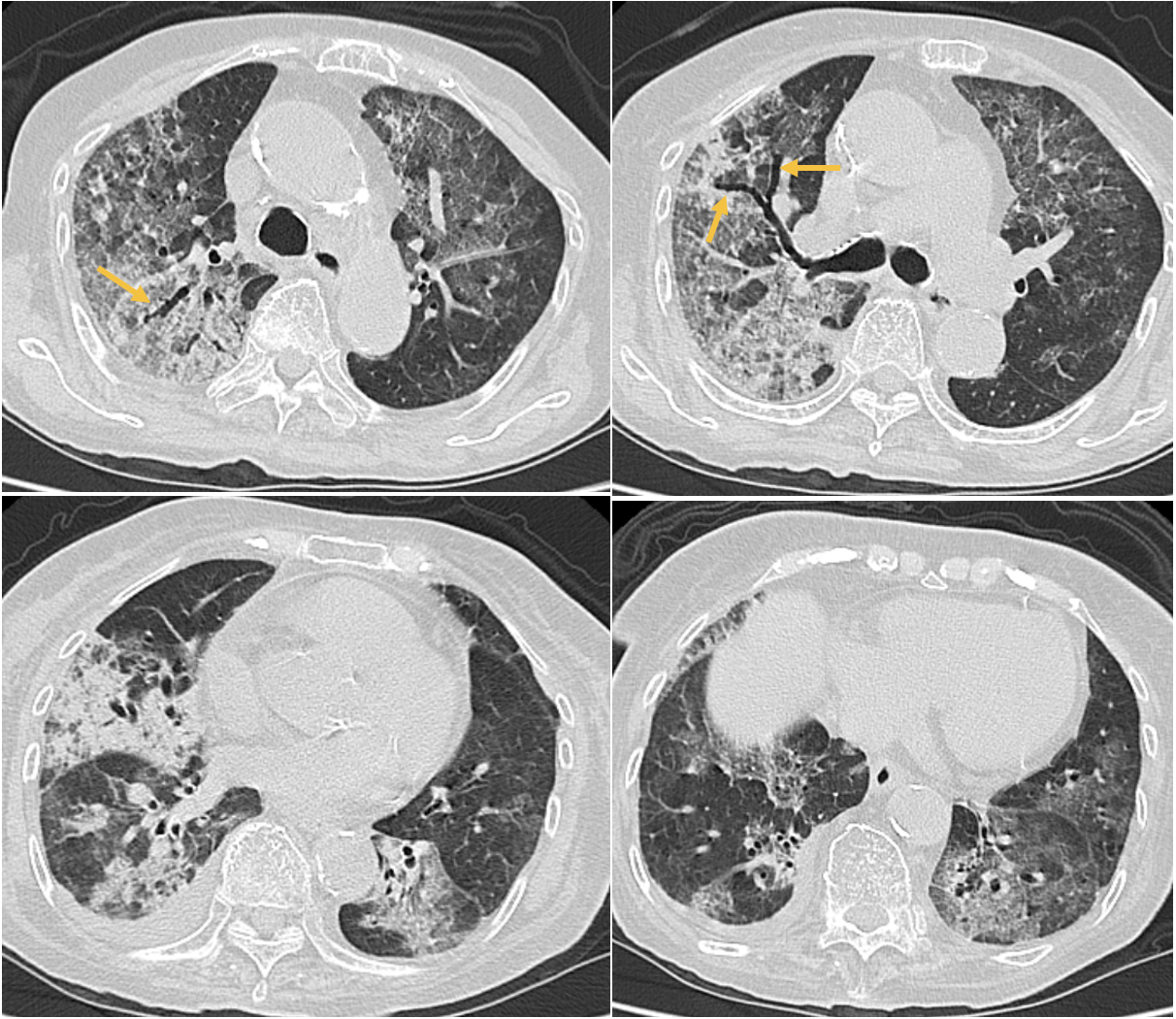
図1 当院入院時の胸部CT像
右肺は広範囲にわたり,上肺野優位に,右下葉まで,すりガラス陰影とコンソリデーションが認められる。左肺にも,すりガラス陰影が全肺野に斑状に認められる。牽引正気管支拡張(矢印)がみられる。
検査所見(表1):白血球数20,300/μLで上昇し,LDH 1,109U/L,CRP 23.0mg/dLと高値であった。ウイルス検査については,鼻咽頭ぬぐい液の等温核酸増幅検査法によって,SARS-CoV-2 RNAは陰性であった。喀痰検査では,後日にStreptococcus pneumoniae 3+が検出された。血液培養は陰性であった。結核菌検査では,喀痰検査で3連痰抗酸菌塗抹陰性,インターフェロン-γ遊離試験陰性,結核のLAMP法陰性であった。
表1 入院時検査所見
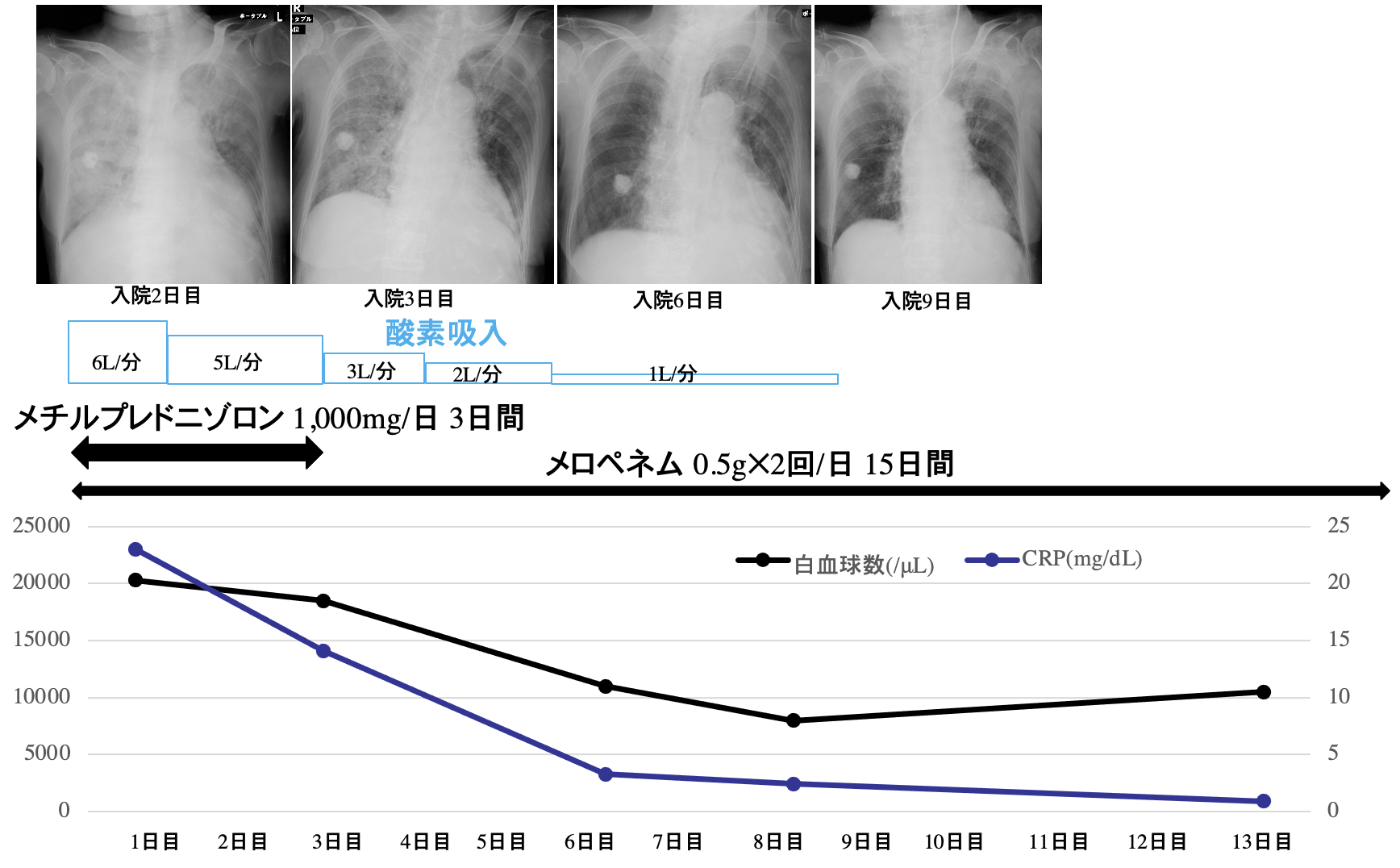
入院後経過(図2):市中肺炎重症度分類[6](A-DROPシステム)で,3項目が該当し,入院治療とした。PaO2/FiO2は238であり,ARDSの重症度分類で[7]は中等症に相当した。酸素吸入は酸素マスク6L/分から開始し,SpO2は96%程度を維持した。抗菌薬としては,重症であり,混合感染も考えられ,抗菌薬はメロペネム0.5g×2回/日を投与した。また,家族に同意を得て,ステロイドパルス療法を行うこととし,メチルプレドニゾロン1,000mg/日を3日間投与した。胸部単純X線像では入院2日目では右全肺野,左上肺野に浸潤影が認められたが,入院3日目には浸潤影の改善がみられ,入院6日目には,さらに改善していた。なお,右中肺野の石灰化した結節影は陳旧性肺結核によると考えられた。胸部単純X線像と同様に白血球数,CRPは速やかに下降した。胸部CT(図3)では,牽引性気管支拡張が認められるが,入院日に認められたすりガラス陰影は全肺野にわたり,軽減していた。自覚症状に乏しいが,左舌区と左下葉にコンソリデーションがみられ,誤嚥性肺炎の好発部位の下葉背側であり,新たに誤嚥性肺炎が疑われた。そのため,軟菜食を開始していたが,中止し,入院8日目に左内頸静脈からカテーテルを挿入し,中心静脈栄養で管理した。入院9日目には酸素吸入は中止し,以後,SpO2 97〜98%を維持した。抗菌薬は,誤嚥性肺炎発症後もメロペネムを継続し,入院20日目の胸部CT(図4)では左舌区と左下葉のコンソリデーションは改善がみられた。なお,入院6,20日目の胸部CT(図3,4)で肺結核後遺症と考えられる右下肺野に肺気腫が認められた。療養施設に入院23日目に転院となった。
図2 入院後経過
胸部単純X線像では入院2日目では右全肺野,左上肺野に浸潤影が認められたが,入院3日目には浸潤影は改善がみられ,入院6日目には,さらに改善している。なお,右中肺野の石灰化した結節影は陳旧性肺結核によると考えられた。
図3 入院6日目の胸部CT像
入院日に認められたすりガラス陰影は全肺野にわたり,軽減しているが,左舌区と左下葉にコンソリデーションがみられ,新たな誤嚥性肺炎が疑われる。牽引正気管支拡張(矢印)がみられる。右下肺野に肺気腫が認められる。
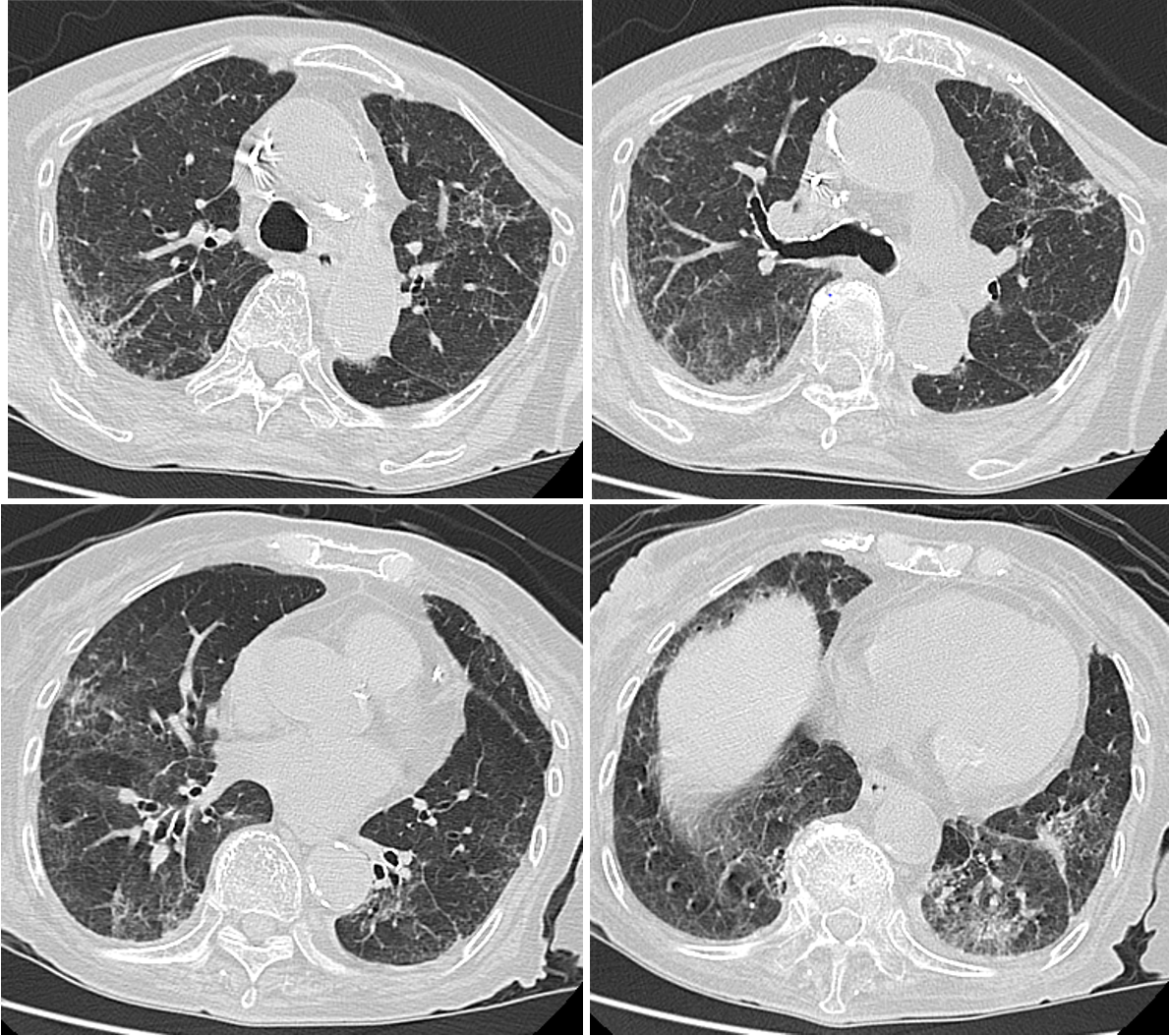
図4 入院20日目の胸部CT像
左舌区と左下葉のコンソリデーションは改善がみられる。右下肺野に肺気腫が認められる。
超高齢者肺炎は高齢者人口の増加と共に増加が見込まれる。中村ら[8]は80歳以上の超高齢者肺炎34例を検討していて,入院時の臨床症状としては,食欲低下,全身倦怠感が多く,38℃以上の発熱は少ないとしていて,自験例の初診時の症状も同様で,非特異的であるが,超高齢者肺炎を早めに気づくための留意点と考えられた。
重症の成人市中肺炎に対するステロイド投与は,2019年の米国胸部学会および米国感染症学会の公式診療ガイドライン[9]では,日常的には使用しないことが推奨されているが,実地臨床では,様々な重症の肺炎に対する補助療法として効果が認められる症例は散見される。2015年のシスティマティックレビュー[10]によれば,ステロイドは重症肺炎の成人の死亡率を有意に低下させたが,非重症肺炎の成人の死亡率は有意に低下しなかった。重症および非重症肺炎の患者で,早期の臨床的失敗率(あらゆる原因による死亡,X線検査での進行,または臨床的不安定性として)は,ステロイドによって有意に低下した。ステロイドは,臨床的治癒までの時間,入院および集中治療室の滞在期間,肺炎の発症時に存在しない呼吸不全またはショックの発症,および肺炎の合併症の発生率を減少せしめたとしている。ステロイドの長期使用(5日以上)は,ステロイドの短期使用(5日以内)よりも効果的ではなかった。最良のステロイド投与計画は明らかではないが,中等量のステロイドで,たとえばプレドニゾロンやメチルプレドニゾロンを40mg/日から1mg/kg/日で5〜7日間の投与が妥当な選択と考えられるとしている。2019年のシスティマティックレビュー[11]によれば,コルチコステロイドは,重症の市中肺炎に対し,効果的で安全であったとしている。コルチコステロイド治療群は,対照群と比較して,有意な差をもって,総死亡率が低く,ICU入室期間が短く,人工呼吸の装着頻度が低かった。また,プレドニゾロンまたはメチルプレドニゾロン治療群は総死亡率を有意に減少させたが,ヒドロコルチゾン群は減少しなかったとしている。
ステロイドの作用機序としては,細胞内に存在する受容体と結合した複合体を形成した後に核内へ移行し,DNAのステロイド反応部位に結合し,生物学的作用をもたらすgenomic mechanismがよく知られているが,ステロイド大量療法の機序は,短時間に細胞膜に直接作用し,T細胞のアポトーシス増加などに関与するとされている[12]。ステロイドパルス療法について副作用を報告したものとして,本邦において日本神経学会が実施した使用実態調査において,有害事象は急性期評価対象患者345名中26名(7.5%)から32件報告され,これらはすべて副作用(因果関係が否定できない有害事象)として報告されている。最も多く報告された有害事象は不眠症11名(3.2%)13件,便秘3名(0.9%)3件,腹部不快感,糖尿病,上腹部痛および激越それぞれ2名(0.6%)2件であった[13]。短期間のステロイドパルス療法では副腎皮質の機能は抑制されないため,後療法としてのコルチコステロイド薬の経口投与は基本的には必要ないとされている。ステロイドパルス療法については,まとまった重症肺炎の報告例は少ない。成田ら[2]は,48歳男性のレジオネラ肺炎の症例で急性呼吸促迫症候群の状態でステロイドパルス療法と好中球エラスターゼを開始し,PaO2/FiO2の著明な改善を報告している。小杉ら[3]は35歳女性のマイコプラズマ肺炎の症例に対し,重症化していたため,肺保護目的でステロイドパルス療法を行い,施行翌日には急速に改善したと報告している。柳ら[5]は48歳男性のクラミジア肺炎の症例に対し,人工呼吸による管理を要したため,ステロイドパルス療法を行い,治療3日目にはPaO2/FiO2の著明な改善を報告している。まとまったステロイドパルス療法の報告例としては,小児の難治性マイコプラズマ肺炎について6症例をTamuraら[4]が検討していて,メチルプレドニゾロン30mg/kgを3日間投与し,すべての症例において急速な改善が認められたとしている。自験例は101歳の重症の肺炎球菌肺炎であったが,速やかなステロイドパルス療法は有効で,副作用は認められなかった。慢性化・難治化しうる誤嚥性肺炎の既往歴がない高齢者の重症の細菌性肺炎に対するステロイドパルス療法については,症例を積み重ね,検討すべき課題と思われた。
なお,本邦においては,高齢者を中心に結核の既往歴のある慢性肺疾患の症例がみられる。自験例は胸部CTで右下肺野に肺気腫が認められ,肺結核後遺症と考えられた。肺気腫に細菌性肺炎によるコンソリデーション像が重なる場合,蜂窩肺との鑑別を要することがある。河端ら[14]は,結核後遺症21例の剖検症例の内,続発性病変として,7例の下葉に肺気腫を認めたとしている。また,2015年の文献レビュー[15]によれば,肺結核の病歴は慢性閉塞性肺疾患に有意の関連があり,肺結核の既往歴があれば,喫煙経験のない人にも慢性閉塞性肺疾患が有意にみられたとしている。自験例は年齢が101歳であったが,肺炎球菌肺炎発症前は歩行車を押して歩行できる良好なADLであった。
利益相反:開示すべき利益相反はない。
A 101-year-old woman was treated for severe pneumococcal pneumonia. According to the community-acquired pneumonia severity classification (A-DROP system), the case was woman aged 75 years or older, BUN 21 mg/dL or higher, and SpO2 90% or lower. She was hospitalized with a serious illness corresponding to three items of A-DROP. Chest CT showed ground-glass opacities in all lung fields with consolidation, predominantly in the right lung. From the time of admission, meropenem was administered, and steroid pulse therapy with methylprednisolone 1,000mg/day was performed, and the condition improved rapidly.