【投稿/症例報告】軽症で自宅・ホテル療養とされ,隔離解除後に症状持続ないし悪化を来しCOVID肺炎を認め,ステロイド治療により改善した2症例

藤原清宏
なにわ生野病院呼吸器内科(〒556-0014 大阪府大阪市浪速区大国1-10-3)
Two cases of mild illness who were treated at home or in a hotel, had persistent or worsening after release of quarantine, had COVID pneumonia, and were improved by steroid treatment
Kiyohiro Fujiwara
Department of Respiratory Medicine, Naniwa Ikuno Hospital, Osaka
Keywords:COVID肺炎,器質化肺炎,ステロイド/COVID pneumonia, organizing pneumonia, steroid
呼吸臨床 2021年5巻9号 論文No. e00135
Jpn Open J Respir Med 2021 Vol. 5 No. 9 Article No.e00135
DOI: 10.24557/kokyurinsho.5.e00135
受付日:2021年5月30日
掲載日:2021年9月10日
©️Kiyohiro Fujiwara. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
軽症の新型コロナウイルス感染症の隔離解除後に線維化を伴う器質化肺炎を来していることが明らかとなった2症例を報告する。症例1は66歳男性で,発熱を契機に新型コロナウイルス感染症で軽症と診断され,ホテル療養での対応となり,新型コロナウイルス感染症(COVID-19)診療の手引きの基準を満たし,隔離解除となったが,COVID-19診断後23日目に頻回の乾性咳嗽で当院に受診し,胸部CTで線維化を伴う器質化肺炎と診断され,プレドニゾロンの投与により,CT所見と乾性咳嗽は改善した。症例2は72歳男性で,無症状であったが,発熱のあった妻とともに新型コロナウイルス感染症で軽症と診断された。無症状で経過し,隔離解除となったが,呼吸困難を次第に自覚するようになり,新型コロナウイルス感染症診断後25日目に緊急入院となり,胸部CTで線維化を伴う器質化肺炎と診断された。ステロイドパルス療法,さらにプレドニゾロンの投与により,CT所見と呼吸困難は改善した。
2021年5月末の時点で,COVID肺炎症例の退院後の肺後遺症については,まとまった報告例は少ない。しかし,実地臨床では,新型コロナウイルス感染症の回復者とされているが,様々の呼吸器症状で外来に訪れる患者を診察する機会が増えている。今回,新型コロナウイルス感染症が軽症と診断され,隔離解除となった2症例が呼吸器症状で,当院を受診し,胸部CTで線維化を伴う器質化肺炎[1]〜[4]と診断され,ステロイド治療により,CT所見と臨床症状が改善した。軽症の新型コロナウイルス感染症と診断され,入院歴がなく隔離解除され,発症後3週間以上経過して線維化を伴う器質化肺炎を呈していた報告例は,今後の臨床に重要と考えられるので報告する。
症例:66歳,男性。
主訴:頻回の乾性咳嗽。
既往歴:62歳時大腸ポリープ切除。
喫煙歴:なし。
職業歴:土木工事作業員。
家族歴:特記事項なし。
現病歴:X−23日に発熱があり,職場に新型コロナウイルスに感染した患者が発生していたため,保健所によって,濃厚接触者としてSARS-CoV-2のRT-PCR検査が行われ,陽性であったが,軽症と診断され,X−15日にホテル療養となった。当初,38℃の発熱や咳嗽があったため,X−12日からアセトアミノフェン,アンブロキソール,デキストロメトルファン,トラネキサム酸1週間分処方されたが,同日から解熱し,アセトアミノフェンは1日で内服を中止していた。療養中はSpO2も96%程度あった。X−8日に新型コロナウイルス感染症(COVID-19)診療の手引き[5]の退院基準を満たし,隔離解除となった。しかし,後遺症として頻回の咳嗽が改善しないため,X日に当院に初診となった。なお,ホテル療養中に抗菌剤の投与はなされていなかった。
初診時現症:身長167cm,体重92kg,BMI 33kg/m2。体温36.5℃,脈拍87bpm,血圧155/87mmHg,呼吸数20回/分,SpO2 97%(室内気)。意識清明。心音純,呼吸音清。腹部は平坦・軟,四肢に浮腫なし。関節痛,皮疹,筋力低下などなし。
初診時検査所見:表1のごとくであり,KL-6が551U/mLとやや高値であった。自己免疫検査で異常を認めなかった。
表1 検査所見
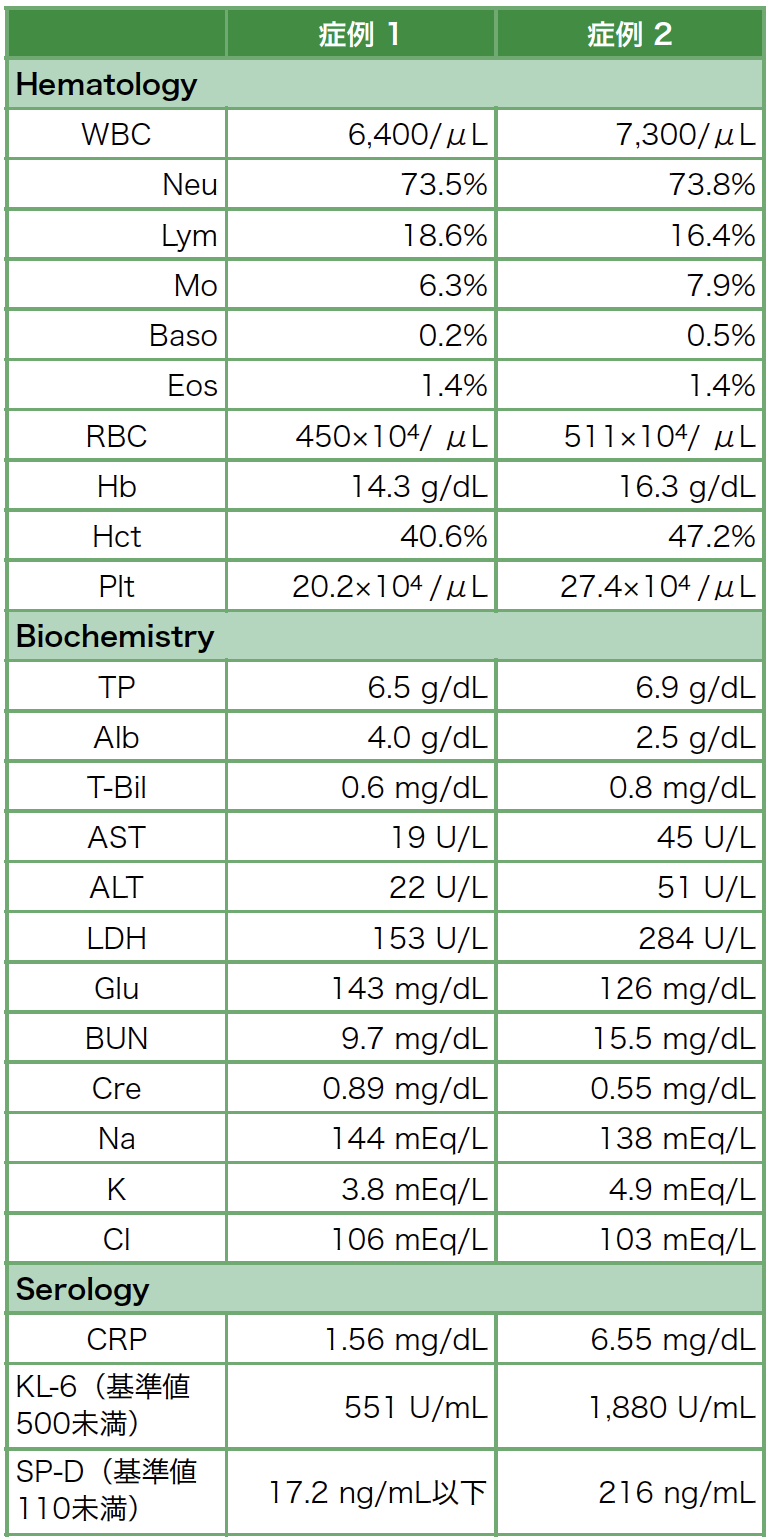
初診時の胸部CT像(図1):両側下葉を中心に,斑状のコンソリデーションが認められ,胸膜下および気管支血管周囲に分布していた。右中葉,左舌区にもコンソリデーションや小結節影を認めた。当科受診まで画像検査や血液検査はなされていなかった。

図1 症例1の当院初診時の胸部CT像
両側下葉を中心に,斑状のコンソリデーションが認められ,胸膜下および気管支血管周囲に分布している。右中葉,左舌区にもコンソリデーションや小結節影を認める。
初診後経過:初診時の胸部CT像からCOVID肺炎の経過中,線維化を伴う器質化肺炎を来していたと診断した。なお,当院初診時まで画像所見はなく,COVID肺炎の発症時期は不明であった。プレドニゾロンの投与を行うこととし,X+8日目から60mg/日7日間から開始し,順次漸減し,14日間毎に40mg/日,30mg/日,20mg/日,15mg/日,10mg/日とし,5mg/日を28日間で終了した。プレドニゾロン投与開始14日目の胸部CT像(図2)では,両側下葉を中心に認められていたコンソリデーションはおおむね縮小・消退し,すりガラス陰影になっていて,乾性咳嗽も徐々に改善した。以後,画像所見で器質化肺炎の再発はなく,職場復帰している。
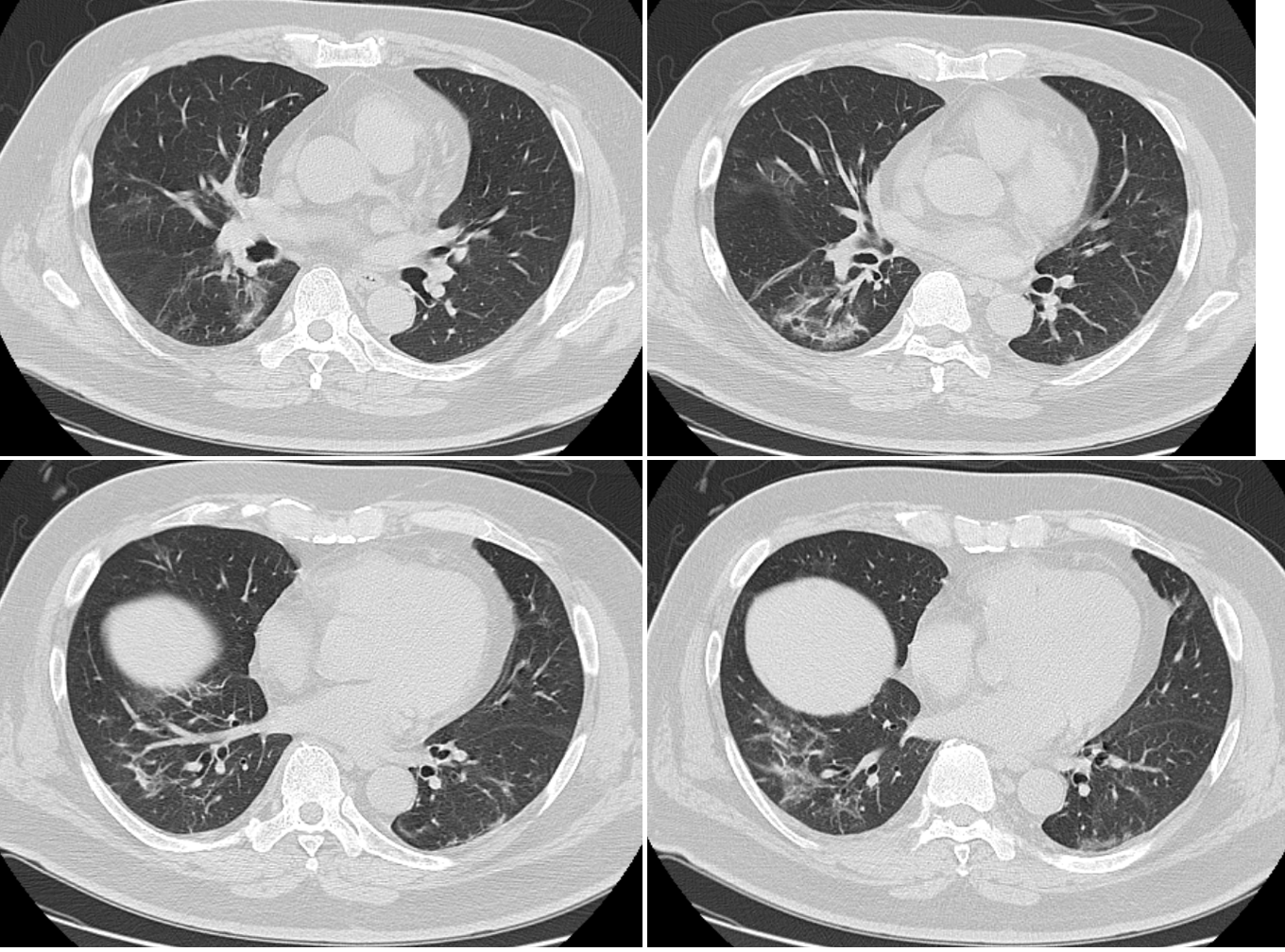
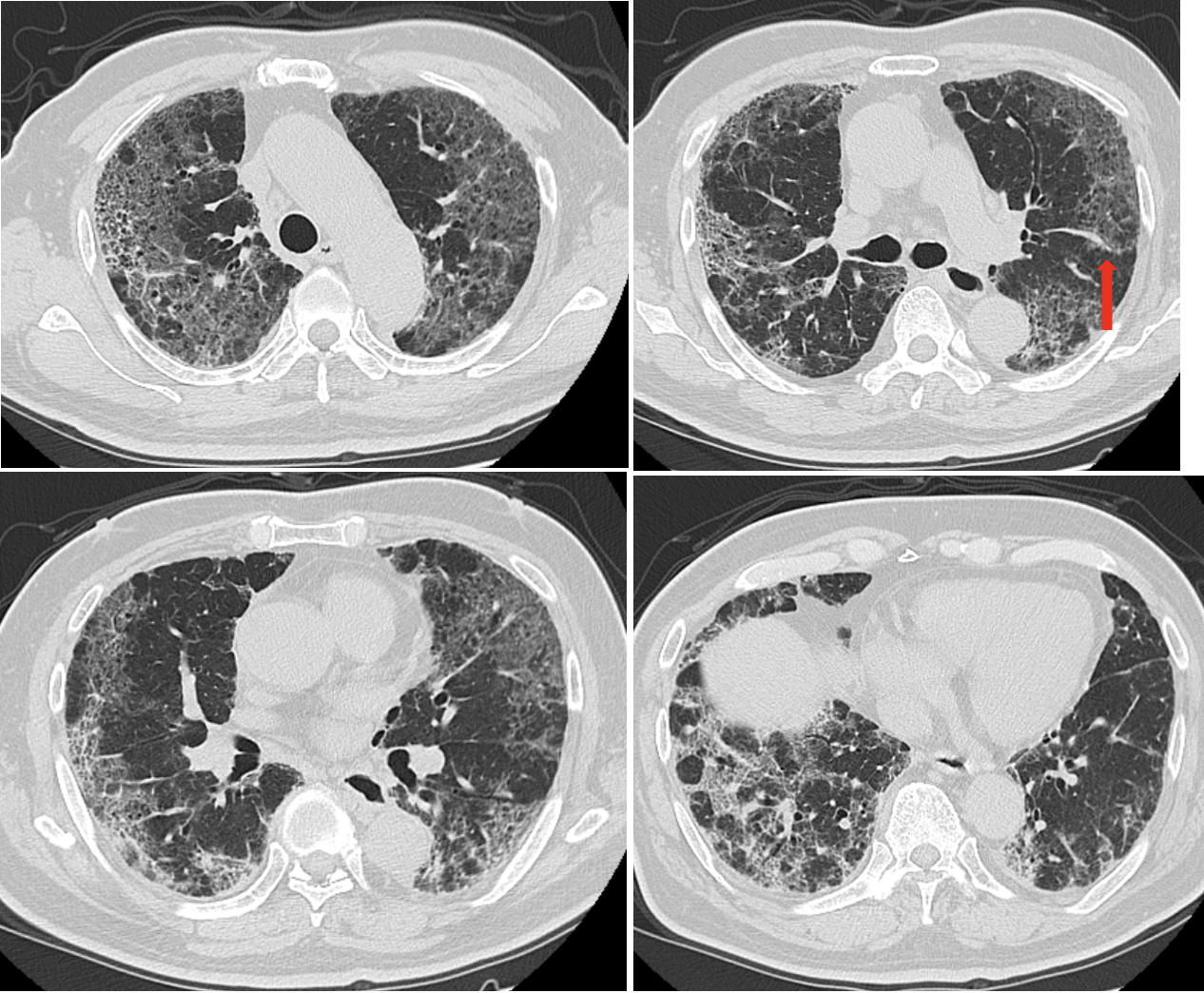
図2 症例1のステロイド治療14日目の胸部CT像
両側下葉を中心に認められていたコンソリデーションはおおむね縮小・消退し,すりガラス陰影になっている。
症例:72歳,男性。
主訴:呼吸困難。
既往歴:高血圧,高脂血症,高尿酸血症。
喫煙歴:20歳から50歳まで50本/日。
職業歴:60歳まで建築業。
家族歴:特記事項なし。
現病歴:妻に発熱があり,Y−25日にSARS-CoV-2のRT-PCR検査が行われ,妻と同様に陽性であった。体温は37.5℃までで,SpO2もおおむね96%あり,軽症と診断され,妻とともに自宅療養となった。自己にて測定していたが,発熱やSpO2の低下もなく,健康観察期間は問題ないと判断され,Y−15日に新型コロナウイルス感染症(COVID-19)診療の手引き[5]の隔離解除を満たした。その後も外出せずに過ごしていたが,Y−10日頃から呼吸困難を自覚するようになり,増強してきたので,Y日に当院に救急搬送された。なお,自宅療養中,薬剤性肺障害の原因になる非ステロイド性の消炎鎮痛剤や抗菌剤の投与はなされていなかった。
入院時現症:身長168cm,体重70kg,BMI 25kg/m2。体温36.8℃,脈拍110bpm,血圧170/120mmHg,呼吸数22回/分,SpO2 92%(経鼻カニューレO2 1L/分)。意識清明。心音純,呼吸音乾性ラ音。腹部は平坦・軟,四肢に浮腫なし。関節痛,皮疹,筋力低下などなし。
入院時検査所見:表1のごとくであり,CRP6.55mg/dL,KL-6 1,880U/mL,SP-D 216ng/mLで高値であった。自己免疫検査で異常を認めなかった。
入院時の胸部CT像(図3):両側上肺野は胸膜下から,すりガラス陰影が認められるが,同時に内部に斑状の低吸収域もみられ,小葉中心性肺気腫による病変と考えられた。両側下肺野のすりガラス陰影は小葉間隔壁の肥厚が認められ,右下葉にアーケード様の小葉辺縁パターンがみられた。また,すりガラス陰影内に肺血管の拡張が認められた。当科受診まで画像検査や血液検査はなされていなかった。
図3 症例2の入院時の胸部CT像
両側上肺野は胸膜下から,すりガラス陰影が認められるが,同時に斑状の低吸収域もみられ,その病変は小葉中心性肺気腫によると考えられた。両側下肺野のすりガラス陰影は小葉間隔壁の肥厚が認められ,右下葉にアーケード様の小葉辺縁パターンがみられる。血管の拡張を認める(矢印)。
入院後経過:在宅療養中には気づかれなかったが,COVID肺炎の悪化と考えられる線維化を伴う器質化肺炎を来していると診断した。なお,当院初診時まで画像所見はなく,発症時期は不明であった。酸素マスクO2 5L/分でSpO2 93〜95%程度であったため,まず,ステロイドパルス療法を行うこととし,メチルプレドニゾロン1,000mg/日を3日間投与した。呼吸状態は改善し,入院4日目には経鼻カニューレO2 2L/分でSpO2 95%となった。ステロイドパルス療法終了後,翌日からプレドニゾロン60mg/日で開始し,漸減することとした。入院後9日目には,CRP 0.23mg/dL,KL-6 1,770U/mL,SP-D 110ng/mLとそれぞれ下降していた。入院後17日目に酸素吸入を終了した。入院後22日目の胸部CT像(図4)では,全肺野にみられたすりガラス陰影は消退・縮小していた。入院後25日目に退院し,プレドニゾロンは漸減しつつ,中止予定である。
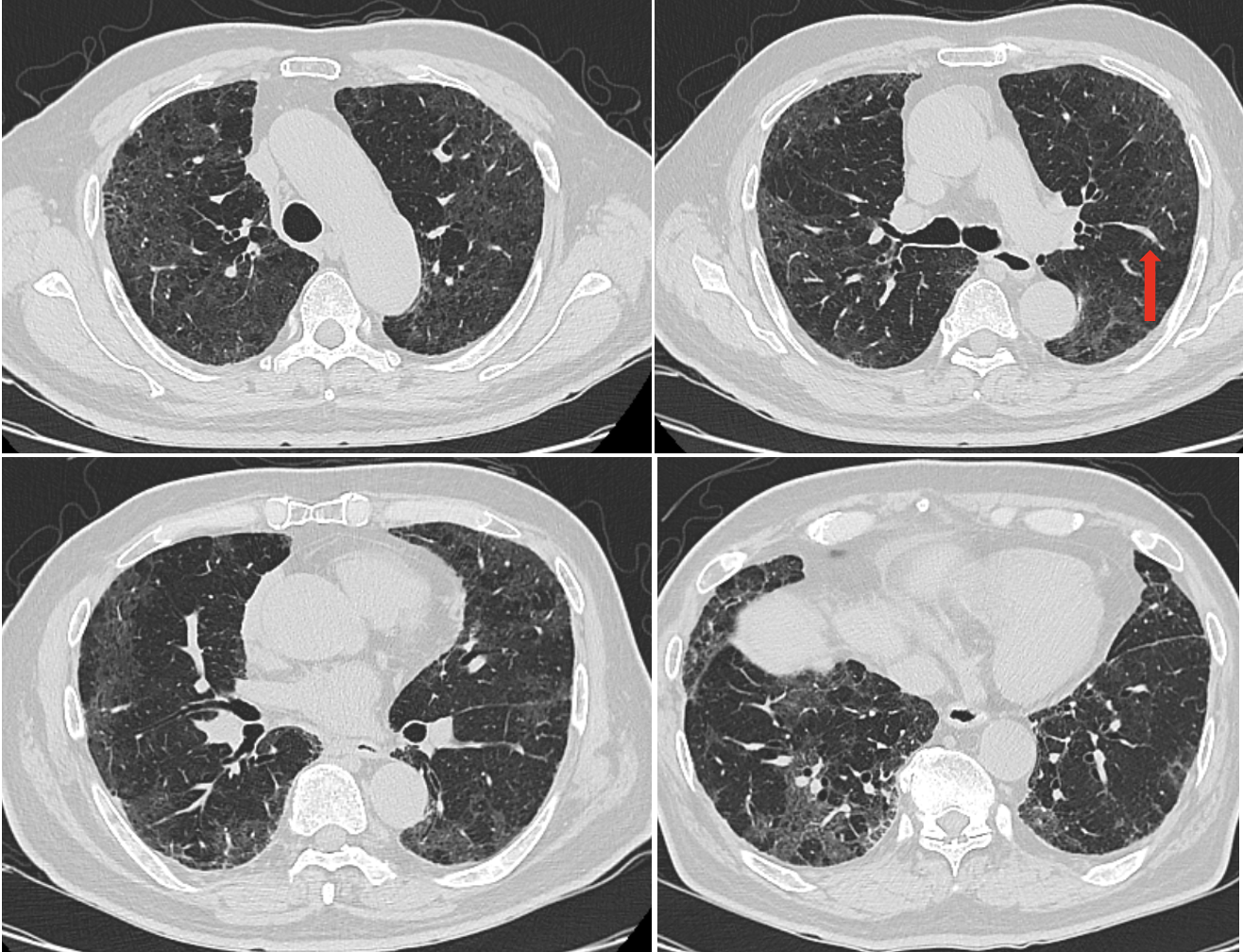
図4 症例2のステロイド治療22日目の胸部CT像
全肺野にみられたすりガラス陰影は消退・縮小している。血管の拡張を認める(矢印)。
器質化肺炎は肺胞道やその周囲の肺胞腔内に肉芽組織が充満し,周囲の肺実質に慢性炎症を認める組織像を示し,症状としては,乾性咳嗽,発熱,呼吸困難を呈し,ステロイドによる治療に通常よく反応する[6]。基礎疾患の同定されない特発性器質化肺炎もみられるが,二次性器質化肺炎は,肺感染症,膠原病,吸入性肺障害,薬剤性肺障害,悪性腫瘍,放射線治療などに伴って生じる[6]。
入院治療を行ったCOVID肺炎後の後遺症として二次性器質化肺炎に対するステロイド治療が有効であることは,報告されてきている[7]〜[10]が,それらの報告例とは違い,自験例では,軽症で自宅・ホテル療養とされ,隔離解除後に症状持続ないし悪化を来し,初めて胸部CTを撮影され,線維化を伴うCOVID肺炎を認められ,ステロイド治療で改善している。隔離解除後も経過観察を怠らず,呼吸器症状を把握し,異常があれば,画像診断など早期の対応が必要であろう。
Myallら[10]はCOVID肺炎後に胸部CTで二次性器質化肺炎の発症がみられた症例に対し,ステロイド治療が有効であることを報告している。入院治療を行い,退院後におけるCOVID肺炎の後遺症についてスクリーニングを電話で退院後4週間後に837例について行い,症状が継続している患者325例(39%)に対し,6週間後に外来診察を行った。有意な機能障害を伴う器質化肺炎が35例(4.8%)で認められ,そのうち30例がステロイド治療を受け,画像所見,症状,呼吸機能の改善を認めている。ランダム化比較試験ではなく,病理組織検査もなされていなかったが,退院後6週間後の胸部CTにより,二次性器質化肺炎と診断し,ステロイド治療により,慢性線維性間質性肺疾患を予防でき,フォーロアップの重要性が示唆されている。
COVID肺炎が軽症と診断され,ホテル療養や自宅安静となった症例で,隔離解除後に線維化を伴う器質化肺炎を来していることが明らかとなった症例については,検索した限りでは,報告例はなかった。自験2例から,軽症とされたCOVID肺炎の経過中,線維化を伴う器質化肺炎に対するステロイド治療は有効であることが示唆された。診断するために胸部CTは重要であろう。COVID-19が軽症とされた症例でも,COVID肺炎があり,隔離解除後に線維化を伴う器質化肺炎を来している症例がみられ,隔離解除後も留意すべきであり,その集積が望まれる。
利益相反:開示すべき利益相反はない。
We report two cases of fibrosing organizing pneumonia associated to mild COVID-19 pneumonia.
Case 1: a 66-year-old man was diagnosed with COVID-19 infection as mild due to fever, and was treated at a hotel. He met the criteria of the COVID-19 practice guide and was released from quarantine. However, on the 23rd day after the diagnosis of COVID-19, he visited our hospital with frequent dry cough and was diagnosed with fibrosing organizing pneumonia by chest CT. Administration of prednisolone improved CT findings and dry cough.
Case 2: a 72-year-old man was asymptomatic, but an RT-PCR test for SARS-CoV-2 was as positive as his wife with fever. After being released from quarantine, dyspnea gradually increased. Twenty-five days after being diagnosed with mild COVID-19 infection, he was admitted to our hospital urgently and was diagnosed with fibrosing organizing pneumonia by chest CT. Steroid pulse therapy and then prednisolone improved his CT findings and dyspnea.
- Ye Z, et al. Chest CT manifestations of new coronavirus disease 2019 (COVID-19): a pictorial review. Eur Radiol. 2020; 30: 4381-9. doi: 10.1007/s00330-020-06801-0.
- 楊川哲代,ほか.COVID-19 肺炎の画像診断.小倉高志, 編.COVID-19の病態・診断・治療.別冊呼吸ジャーナル.東京:医学書院, 2021; 68-76.
- Li Y, et al. Coronavirus disease 2019 (COVID-19): role of chest CT in diagnosis and management. AJR. 2020; 214: 1280-6. doi: 10.2214/AJR.20.22954.
- Zhao W, et al. Relationship between chest CT findings and clinical conditions of coronavirus disease (COVID-19) pneumonia : a multicenter study. AJR. 2020; 214: 1072-7. doi: 10.2214/AJR.20.22976.
- 厚生労働省. 新型コロナウイルス感染症(COVID-19) 診療の手引き・第4.2版. https://www.mhlw.go.jp/content/000742297.pdf.
- Cordier JF. Organizing pneumonia. Thorax. 2000; 55: 318-28. doi: 10.1136/thorax.55.4.318.
- Takumida H, et al. Sustained coronavirus disease 2019-related organizing pneumonia successfully treated with corticosteroid. Respir Investig. 2021; 59: 377-81. doi: 10.1016/j.resinv.2020.12.005.
- Horii H, et al. Rapidly progressive organizing pneumonia associated with COVID-19. Respir Med Case Rep. 2020; 31: 101295. doi: 10.1016/j.rmcr.2020.101295 .
- Simões JP, et al. Organizing pneumonia and COVID-19: A report of two cases. Respir Med Case Rep. 2021; 32: 101359. doi:10:1016/j.rmcr.2021.101359. PMID: 33552859.
- Myall KJ, et al. Persistent post-COVID-19 interstitial lung disease. An observational study of corticosteroid treatment. Ann Am Thorac Soc. 2021; 18: 799-806. doi: 10.1513/AnnalsATS.202008-1002OC.