瀬戸まなび*1,福島 啓*1,松田 逸*1,木野茂生*2
*1西淀病院内科(〒555-0024 大阪府大阪市西淀川区野里3-5-22)
*2耳原総合病院病理診断科
A case of pulmonary actinomycosis caused by Actinomyces diagnosed by bronchoscopy
Manabi Seto*1, Hiroshi Fukushima*1, Suguru Matsuda*1, Shigeo Kino*2
*1Department of Internal Medicine, Nishiyodo Hospital, Osaka
*2Department of Diagnostic Pathology, Mimihara General Hospital, Osaka
Keywords:肺放線菌症,肺腫瘤影,経気管支生検/pulmonary actinomycosis, pulmonary mass, transbronchial biopsy
呼吸臨床 2024年8巻5号 論文No. e00190
Jpn Open J Respir Med 2024 Vol. 8 No. 5 Article No.e00190
DOI: 10.24557/kokyurinsho.8.e00190
受付日:2024年3月4日
掲載日:2024年5月27日
©️Manabi Seto, et al. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
80歳女性で体重減少を主訴に入院し,CTでは右中葉に6cmの腫瘤影を認め,経気管支生検で好中球を伴う浸出液の周囲に
Actinomycesの菌体混入が見られたことから肺放線菌症と診断した。治療はアンピシリン/スルバクタム静注後にアモキシシリン内服に変更し,抗菌薬内服は10カ月間継続した。8カ月後のCTでは腫瘤影は2cmに縮小した。肺放線菌症はまれに肺腫瘤影の原因となり,治療は長期間必要であり,外科的切除を要する症例も報告されている。
症例:喫煙歴を有する80歳の女性。
主訴:体重減少。
現病歴:入院1カ月前に,直近の1年間で体重が9kg減少していることに同居する家族が気づき,入院2週間前に近医を受診した。胸部X線で右下肺野に腫瘤影を認めたため,肺腫瘤の精査加療目的に当院へ紹介され受診した。
既往歴・併存疾患:アルツハイマー型認知症,骨粗鬆症。
内服薬:リバスチグミン13.5 mg/日,リセドロン酸ナトリウム 17.5 mg/週1回。
生活歴:喫煙歴20本/日×62年,現在も喫煙。飲酒なし。
家族歴:特記すべきことなし。
アレルギー歴:薬物・食物なし。
入院時身体所見:GCS:E4V5M6,体温 36.7℃,血圧 118/66 mmHg,脈拍数 86 回・整,呼吸数 18 回,SpO2 99%(室内気)。頭頸部;眼球結膜・眼瞼結膜に異常なし,頸静脈怒張なし,右浅頸部リンパ節に2cmの腫大あり・圧痛なし,胸部;正面で呼吸音は清,心音は整で雑音なし,腹部・四肢;異常所見なし。
入院時検査所見:WBC 9,940/μL(好中球81.1%,好酸球 0.1%,好塩基球 0.1%,リンパ球 14.5%,異型リンパ球 0%,単球 4.2%),RBC 445万/μL,Hb 13.5 g/dL,Ht 40.2%,MCV 90.3 fl,Plt 32.2 万/μL,PT活性 91.7%,PT-INR 1.05,APTT 32.8 sec(基準値26.0〜38.0sec),TP 6.7 g/dL,Alb 2.3 g/dL,T-Bil 1.0 mg/dL,AST 19 U/L,ALT 12 U/L,LDH 174 U/L,CPK 15 U/L,ALP(JSCC法) 204 U/L,γ-GTP 19 U/L,AMY 43 U/L,BUN 9.5 mg/dL,Cre 0.55 mg/dL,Na 134 mEq/L,K 3.3 mEq/L,Cl 93 mEq/L,Ca 8.1 mg/dL,Mg 1.8 mg/dL,CRP 6.16 mg/dL,HbA1c 6.2%,BNP 83.1 pg/mL,CEA 3.9 ng/mL,CYFRA 2.2 ng/mL,pro-GRP 38.0 pg/mL。
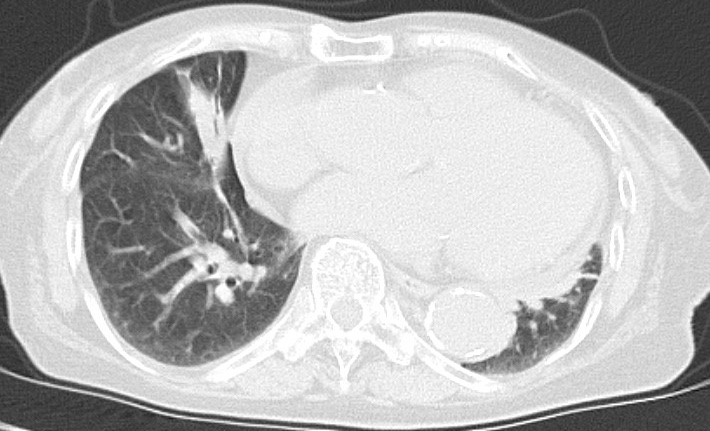
胸部X線:図1。
図1 入院時の胸部X線
右下肺野に腫瘤影を認める。
胸部CT:図2a〜d。
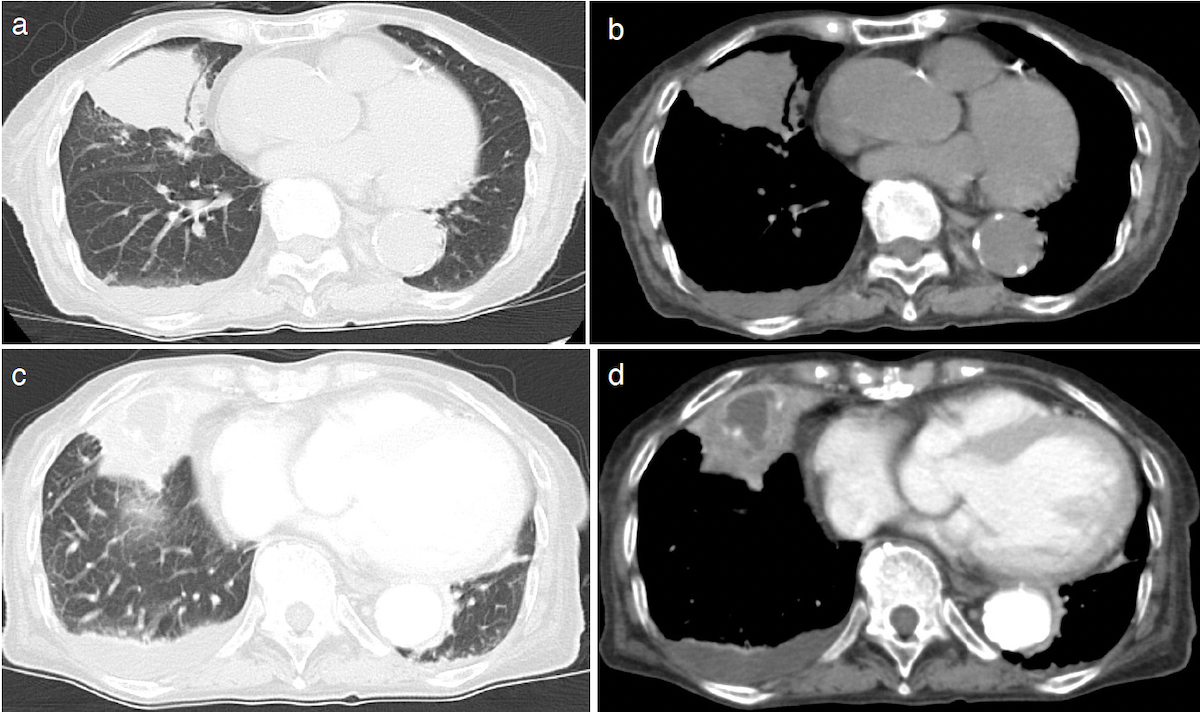
図2 胸部CT写真
a,b. 単純胸部CT),c,d. 造影胸部CT。
入院時の単純・造影胸部CT。右胸水貯留。右中葉に造影効果のある6cmの腫瘤影を形成し,内部に多房性の低吸収域を伴う。周囲には浸潤影と気管支拡張像がみられ,所属リンパ節の腫大は明らかでない。
喀痰細菌培養:α-Streptococcus(1+)。
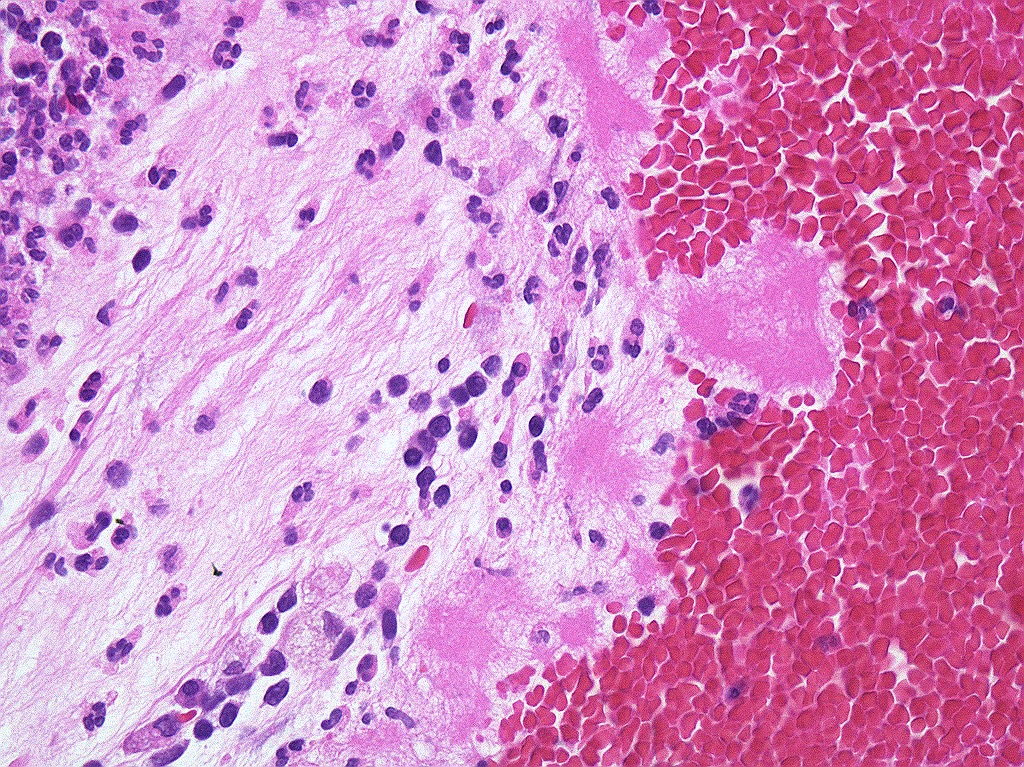
入院後経過:入院時には発熱はなかったが,入院5日目より38度の発熱を認めた。入院6日目に気管支鏡検査を施行し,同日よりアンピシリン/スルバクタム(ABPC/SBT)4.5 g/日の点滴静注を開始した。入院7日目以降には発熱はなく,CRPも低下した。経気管支腫瘤生検では悪性所見を認めず,炎症性滲出物に接して細いフィラメント状の菌体の放射線状の塊(いわゆる硫黄顆粒様の所見)(図3)を認めたことから肺放線菌症と診断した。13日間のABPC/SBT投与後,アモキシシリン(AMPC)1,500 mg/日内服に変更した。自宅に退院して,抗菌薬内服は10カ月間継続した。8カ月後の胸部CTでは胸水は消失し,腫瘤影は2cmの楔状に縮小していた(図4)。1年4カ月後には腫瘤影はさらに縮小していた。治療開始2年後において,再燃は認めていない。
図3 HE染色,対物×40
炎症性滲出物に接して細いフィラメント状の菌体の放射線状の塊,いわゆる硫黄顆粒様の所見がみられる。
図4 8カ月後の胸部CT
胸水と腫瘤影は消失して,2cmの楔状の濃度上昇が残存した。
Actinomyces属は嫌気性グラム陽性桿菌でヒトの口腔に常在し,消化管や泌尿器にも常在する。放線菌症は頸部顔面領域(50〜65%)で最も多く発生し,次いで胸部領域(15〜30%)や腹腔・骨盤領域(20%)に起こる慢性肉芽腫性炎症である[1][2]。疫学的には20〜60歳の男性で多く,ピークは40〜50歳と報告されている。高齢者を含む全年齢層で生じるが,小児ではまれである[3]。
肺放線菌症は口腔内衛生の改善や肺炎に対する早期の抗菌薬治療によって減少しており,先進国ではまれな疾患である[4][5]。肺放線菌症の一般的な症状は,慢性の湿性咳嗽や息切れ,胸痛である。免疫不全状態の患者では,広範囲に及ぶ病巣によって重度の呼吸不全や急性呼吸窮迫症候群を伴うこともある[1]。本症例では体重減少のみがみられ,呼吸器症状を認めなかった。なお,体重は放線菌症の治療開始から2年後には10kg増加していた。
肺放線菌症は,胸部CTでは通常腫瘤影または肺炎像を伴って主に下葉に出現する[4]。進行するとしばしば内部に壊死性の低吸収領域や空洞を含む腫瘤影を呈し[5][6],50%以上の症例で隣接する胸膜の肥厚や胸水貯留を認める[2]。肺癌や肺結核,肺真菌症,肺化膿症や同じく放線菌であるNocardia属との鑑別を有する。Nocardia属との鑑別は,画像所見や検査所見ではできず,細菌学的な同定に依存する。
肺放線菌症は,通常誤嚥の合併症として発生する[1][7][8]。本症例では,入院中に行った嚥下評価では嚥下機能低下は認めなかった。肺放線菌症の危険因子は,HIV感染,肺や腎などの固形臓器移植,インフリキシマブなどの生物学的製剤,化学療法後の急性リンパ性白血病などの免疫不全のほか,正常肺組織や粘膜構造の破壊につながるあらゆる慢性肺疾患,つまり慢性閉塞性肺疾患や気管支拡張症,結核などが含まれる[1]。本症例では免疫不全はなく,気腫像を認めなかった。
Actinomyces属は嫌気性条件下での長期間の培養が必要で,臨床的に疑われても培養の陽性率は50%程度といわれており[1],感染部位の組織生検が重要である[9]。本症例では気管支鏡検査を積極的に行うことで組織的な診断に至ることができた。肺腫瘤影の原因として肺放線菌症の頻度は低く,生検が行われないために診断に至っていない症例が存在すると思われる。Actinomyces属の病理像の典型例では,病巣に放線菌を多数に含む菌塊(硫黄顆粒)がしばしばみられるが,まれにNocardia属でも報告されている[10]。細菌学的な証拠が得られなかった本症例では,多数の放線菌で構成される菌塊の病理像から診断した。最近ではActinomyces属やNocardia属の同定は遺伝子解析により行われている場合もある[8][11]。
肺放線菌症の治療は6~12カ月の長期間にわたる抗菌薬投与が必要である[7]。悪性腫瘍の合併や治療抵抗性により外科的切除を要する症例,長期間の抗菌薬投与後に再燃した症例も報告されている[12][13][14]。本症例では10カ月間の抗菌薬治療を行い,現時点では再燃を認めていない。経過からも悪性腫瘍の合併はなく,Nocardia属では通常感受性の良くないAMPCで治療効果が得られた経過からもNocardia属とは異なると考えられる。
本論文の要旨は,日本内科学会第232回近畿地方会で発表した。
利益相反:本報告に関して,著者らに開示すべきCOI関係にある企業などはない。
An 80-year-old female was admitted with a chief complaint of weight loss. CT revealed a 6 cm mass in the right middle lobe, and bronchoscopic examination showed Actinomyces colonies within the purulent exudate accompanied by neutrophils, leading to a diagnosis of pulmonary actinomycosis. Treatment initially involved intravenous ampicillin/sulbactam followed by oral amoxicillin, which was continued for 10 months. Follow-up CT scan 8 months later demonstrated a reduction of the mass to 2 cm. Pulmonary actinomycosis can rarely present as a pulmonary mass, necessitating prolonged treatment with instances requiring surgical resection reported in the literature.