寺島俊和,三木寛登,伊藤稔之,後藤広樹,児玉秀治,藤原篤司,吉田正道
三重県立総合医療センター呼吸器内科(〒510-0885 三重県四日市市大字日永5450-132)
A case of Pneumocystis jirovecii pneumonia with HIV infection showing extensive bilateral cystic lesions
Toshikazu Terashima, Hiroto Miki, Toshiyuki Ito, Hiroki Goto, Shuji Kodoma, Atsushi Fujiwara, Masamichi Yoshida
Department of Respiratory Medicine, Mie Prefectural General Medical Center, Mie
Keywords:ニューモシスチス肺炎,後天性免疫不全症候群,囊胞/Pneumocystis pneumonia, acquired immunodeficiency syndrome, cyst
呼吸臨床 2020年4巻7号 論文No.e00105
Jpn Open J Respir Med 2020 Vol. 4 No. 7 Article No.e00105
DOI: 10.24557/kokyurinsho.4.e00105
受付日:2020年4月22日
掲載日:2020年7月6日
©️Toshikazu Terashima, et al. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
症例:26歳男性。
主訴:咳嗽,全身倦怠感。
既往歴:特記事項なし。
家族歴:特記事項なし。
喫煙歴:喫煙歴なし。
職業歴:期間工。
薬物歴:特記事項なし。違法薬物の使用歴なし。
生活歴:両性愛者,男女問わず不特定多数での性交歴あり。
現病歴:X年9月より咳嗽と全身倦怠感を自覚していた。その後も症状が持続するため,同年11月近医を受診し胸部単純X線写真で異常影を指摘され,当院へ紹介入院となった。
初診時身体所見:身長172cm,体重60.6kg,血圧100/47mmHg,脈拍74回/分・整,体温37.3℃,経皮的動脈血酸素飽和度(SpO2)99%(室内気吸入下),呼吸数16回/分。眼瞼結膜に貧血なし,眼球結膜に黄染なし,表在リンパ節腫大なし,口腔内に白苔の付着なし,肺野清,心雑音なし,腹部平坦で軟・圧痛なし,肝脾触知せず,下腿浮腫なし,皮疹なし。
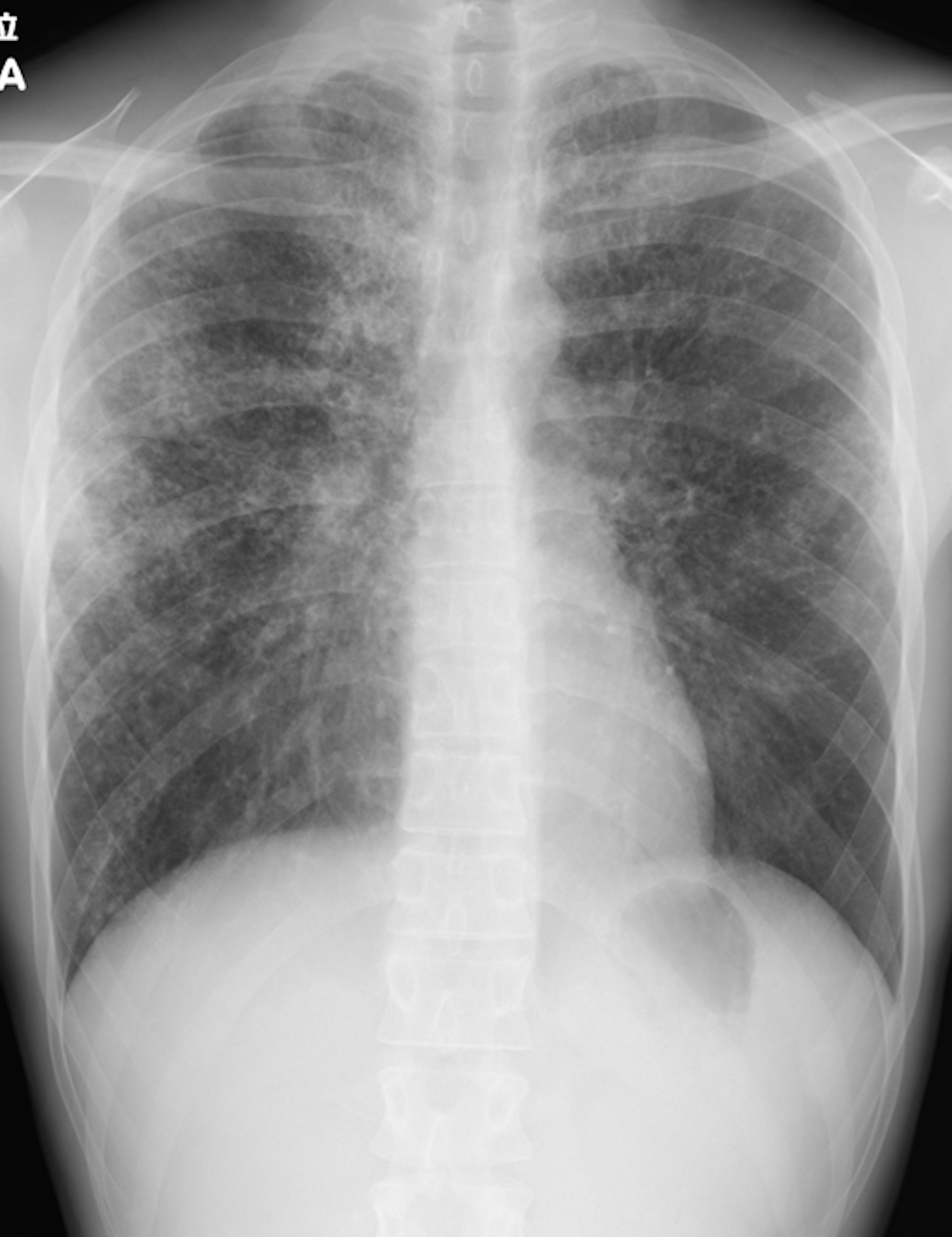
画像所見:胸部単純X線写真では両肺びまん性に多発する小さな囊胞性陰影を認めた(図1)。胸部単純CTでは両肺びまん性に多数の囊胞性陰影と結節性陰影を認めた(図2)。囊胞は大小さまざまではあるが1~10mm大と比較的径は小さく,壁厚は1mm以上でどれも明瞭であった。ごく小さな囊胞性陰影として結節性陰影の囊胞化もみられた。囊胞性陰影,結節性陰影ともに上葉有意で,その大部分は小葉中心性の分布である。下葉は結節性陰影や小さな囊胞が目立ち,上葉は下葉に比べ大きな囊胞を多数認め,密に分布,集簇していた。また右上葉S2末梢に気道区域性の淡い浸潤影がみられた。
図1 入院時胸部単純X線写真
両肺びまん性に多発する小さな囊胞性陰影と,右中肺野末梢に浸潤影を認めた。
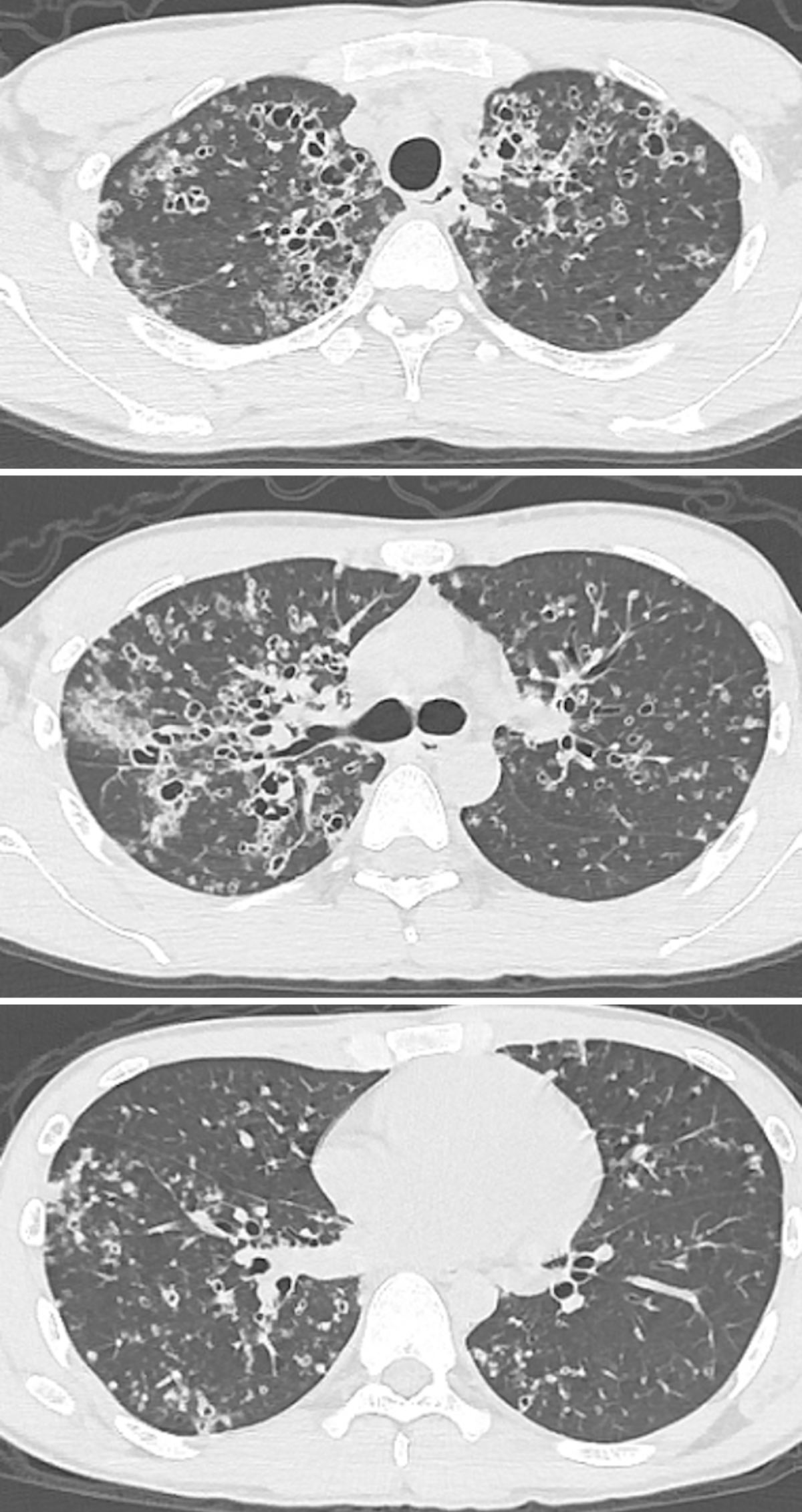
図2 入院時胸部単純CT
両肺びまん性に多数の囊胞性陰影と結節性陰影を認めた。囊胞は大小さまざまではあるが1~10mm大と比較的径は小さく,壁厚は1mm以上でどれも明瞭であった。ごく小さな囊胞性陰影として結節性陰影の囊胞化もみられた。囊胞性陰影,結節性陰影ともに上葉有意で,その大部分は小葉中心性の分布であった。下葉は結節性陰影や小さな囊胞が目立ち,上葉は下葉に比べ大きな囊胞を多数認め,密に分布,集簇していた。また右上葉S2末梢に気道区域性の淡い浸潤影がみられた。
検査所見:生化学ではAlb 3.3g/dL,CRP 1.36mg/dLと軽度の低アルブミン血症,CRPの上昇を認めた。白血球数4,200/μL,リンパ球数1,302/μLであった。喀痰検査では一般細菌培養陰性,抗酸菌塗抹染色陰性,抗酸菌培養陰性であった。
臨床経過:詳細に病歴聴取を行ったところ,両性愛者で不特定多数での性交渉歴があることが判明した。HIV感染症に合併したPCPや抗酸菌感染症などを疑った。HIV抗体陽性,ウイルス量は21万コピー/mLであった。KL-6 949U/mL,β-D-グルカン 161pg/mLと上昇していた。T-SPOT.TB®,抗MAC抗体,サイトメガロウイルスアンチゲネミア,アスペルギルス抗原,カンジダ抗原は陰性であった。CD4陽性Tリンパ球数は41/μLと低下していた。右中葉B4aから気管支肺胞洗浄を施行し,回収量95mL/150mL(回収率63%),細胞数は1.15×105/mLで肺胞マクロファージ0.69×105/mL(60%),好中球0.02×105/mL(2%),好酸球0.01×105/mL(1%),リンパ球0.43×105/mL(37%),CD4/CD8比0.05であった。気管支肺胞洗浄液のDiff Quik染色ではPneumocystis jiroveciiの栄養体や囊子は認められなかったが,PCR検査にてP. jiroveciiのDNAが陽性でありPCPと診断した。気管支肺胞洗浄液の一般細菌培養,抗酸菌培養,真菌培養は陰性であった。PCPに対してスルファメトキサゾール・トリメトプリム(sulfamethoxazole-trimethoprim:ST)合剤9g/日内服による治療を開始したが,皮疹,肝機能障害が出現したため,治療10日目よりペンタミジン200mg/日点滴静注に変更した。自覚症状の改善,胸部単純CTで囊胞性陰影の壁厚の希薄化や結節性陰影や囊胞性陰影の縮小など画像所見の改善を確認した。治療は計21日間で終了とした。その後,抗ウイルス薬を導入し退院となった。3カ月後に施行された胸部単純CTでは囊胞性陰影の消退,縮小が確認された(図3)。
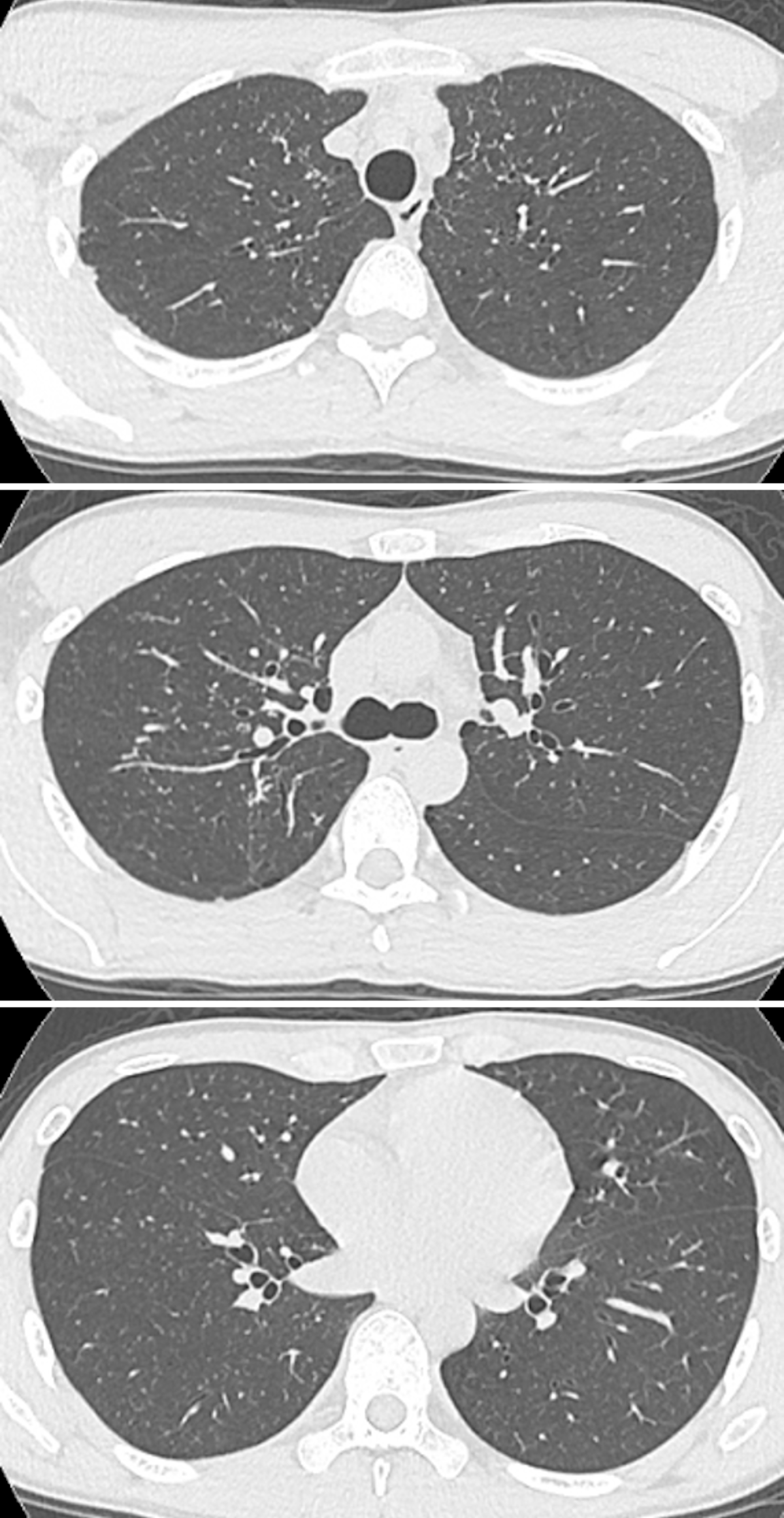
図3 3カ月後に施行された胸部単純CT
治療開始後,囊胞性陰影の壁厚は希薄化し,結節性陰影や小さな囊胞性陰影から縮小,消退化が見られた。3カ月後には両肺の囊胞性陰影と結節性陰影はほぼ消退した。
PCPのHRCT画像所見は両側性の均一のびまん性すりガラス陰影が典型的とされ,モザイク状,地図状などの分布を呈し,時に小さな囊胞を伴うと報告されている[1][2]。
本邦のHIV感染症に合併したPCPの画像所見を検討した文献ではTokudaらの報告11症例すべて,Tasakaらの報告の17症例すべてがすりガラス陰影に分類されている[3][4]。すりガラス陰影自体はPCPに特異的な所見ではないが,HRCTでびまん性のすりガラス陰影がみられないのは稀と考えられている。
非HIV感染症患者のPCPに比べHIV感染症患者のPCPでは囊胞性変化は多くみられ,HIV感染症に合併したPCPにおいて囊胞性陰影の頻度は21~38%と報告されている。また結節影については9~25%と報告されている[1]~[5]。ただし,いずれの報告においてもHRCTの読影基準などが統一されておらず,一言に囊胞と言ってもさまざまなタイプの囊胞がある。つまり囊胞径の大きさの違いや,気腫性囊胞のような薄壁囊胞と,本症例のような壁の明瞭な囊胞などの違いである。HRCTにおいて壁厚が3mm以上である場合は空洞影としての囊胞と区別されるが[6],本症例の壁厚は3mm未満であるため囊胞と表現した。
PCPの囊胞形成の経過として,Chowらは囊胞形成のあった患者の半数が入院時には浸潤影しか認めず,平均6.8日後にそれが囊胞を形成したと報告している。急性期を脱した患者の多くは,囊胞の完全もしくは部分的な消失を認め,平均4.5カ月後に囊胞が完全に消失した症例が半数であった[7]。
囊胞形成の機序について一定の見解はないが,チェックバルブ機構や,炎症による肉芽腫形成や線維化による変化,壊死性変化などが挙げられている[8]~[10]。結節性陰影を呈したPCPの病理組織所見の検討では,類上皮細胞やリンパ球浸潤を有し,時に壊死や囊胞を伴った肉芽腫が認められたと報告されている[11]。本症例の場合,びまん性のすりガラス陰影はなく,壁の明瞭な比較的小さな囊胞性陰影と結節性陰影が主体であった。P. jirovecii病原体に対する炎症細胞浸潤に伴った肉芽腫形成と,その内部からの壊死により囊胞形成に至ったのでないかと考えられた。
PCPの気管支肺胞洗浄液の所見として,細胞成分では総細胞数の増多がみられ,細胞分画ではリンパ球分画が増加する。好中球や好酸球の増多がみられることもあり,生存例と比べて死亡例では好中球分画が増加していたことが報告されている[12]。液性成分では種々の炎症性メディエーターの濃度が上昇している。特に膠原病や悪性腫瘍など非HIV患者に発症したPCPでは,HIV感染者のPCPに比べてIL-6やIL-8,MCP-1といった炎症性サイトカイン,ケモカインの濃度が上昇する。特にIL-8濃度が高いと気管支肺胞洗浄液中の好中球分画が増加し,酸素化障害も顕著な傾向が示されている[13]。また別の報告では,肺胞マクロファージとCD4陽性Tリンパ球の活性の低下がP. jiroveciiの増殖につながり,IL-6とCD8陽性Tリンパ球がPCPにおける炎症や肺損傷に寄与すると報告している[14]。
PCPにおいて肉芽腫性反応は稀な所見であるがP. jiroveciiの遺伝子型の違いというよりは宿主側の要因が大きいとされている[15]。直近のコルチコステロイド使用患者や免疫再構築症候群患者に起きやすいと報告されている[16][17]。またTNF-α阻害薬治療により肉芽腫性肺疾患に至る報告からも[18],肉芽腫形成には免疫調整不全によるサイトカインの変動が複雑に関与すると考えられる。本例では気管支肺胞洗浄液中のサイトカイン定量までは行っていないが,サイトカインプロファイルの違いによる画像所見や組織所見の変化については今後の検討課題である。
HIV感染症に併存する肺疾患を認めた場合,肺結核,非結核性抗酸菌症,肺真菌症,サイトメガロウイルス,カポジ肉腫,悪性リンパ腫などが鑑別疾患に挙げられる。本症例においてもこれらの疾患の併存が考慮されたが,気管支肺胞洗浄液の結果や,PCPに対しての治療で陰影が軽快したことから可能性は低いと考えられた。
今回,びまん性すりガラス陰影を伴わない,両肺に多発の囊胞性陰影を呈したHIV感染症に合併したニューモシスチス肺炎を経験した。びまん性すりガラス陰影がなくても,本症例のように両肺に多発する囊胞性陰影を呈する症例に遭遇した際は,PCPの可能性を検討する必要がある。
利益相反:開示すべき利益相反はない。