Bronchiectasis revisited(2)
Hitoshi Tokuda*
*Department of Respiratory Medicine, Tokyo Yamate Medical Center, Japan Community Health Care Organization (JCHO), Tokyo
Keywords:気管支拡張症,HRCT,炎症,治療/bronchiectasis,HRCT,inflammation,treatment
呼吸臨床 2017年1巻3号 論文No.e00027
Jpn Open J Respir Med 2017 Vol. 1 No. 3 Article No.e00027
DOI: 10.24557/kokyurinsho.1.e00027
掲載日:2017年12月26日
©️Hitoshi Tokuda. 本論文の複製権,翻訳権,上映権,譲渡権,貸与権,公衆送信権(送信可能化権を含む)は弊社に帰属し,それらの利用ならびに許諾等の管理は弊社が行います。
小児期の重症肺炎などの既往があり,慢性の咳,膿性痰があり,胸部単純写真で中葉・舌区・左下葉などに,虚脱した肺葉とその内部に拡張した気管支を見る局所性のBEは,いわゆる感染後のBEであり,診断は比較的容易である(図1)。そのような既往が確認されない両側広範例が最近は多く,その50%前後が原因を特定し得ない特発性であることは,第1部で紹介したとおりである。
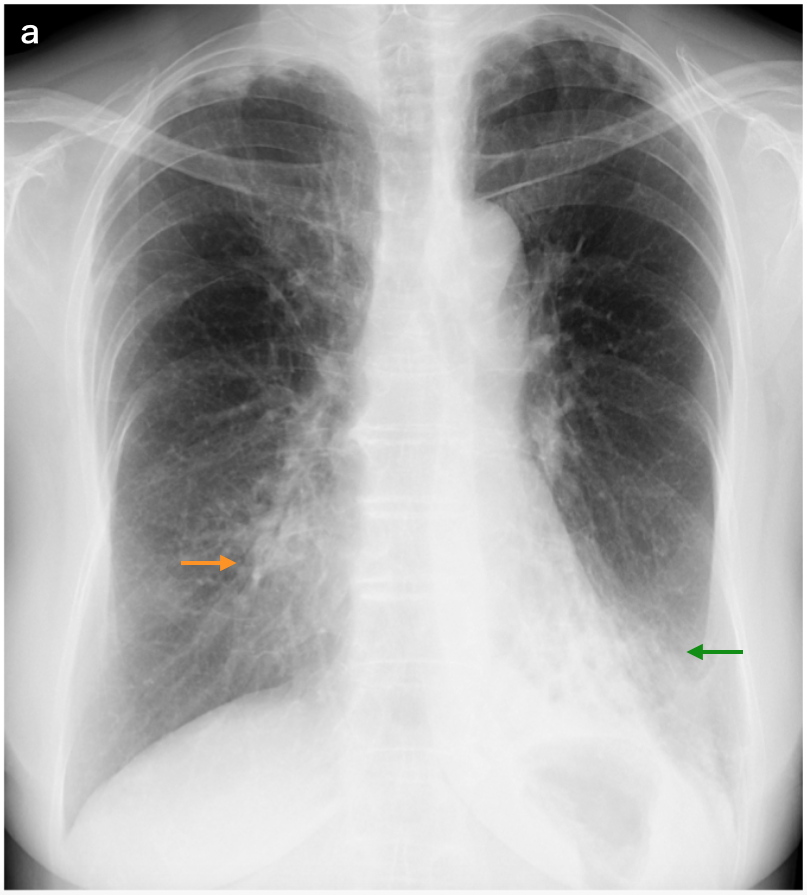
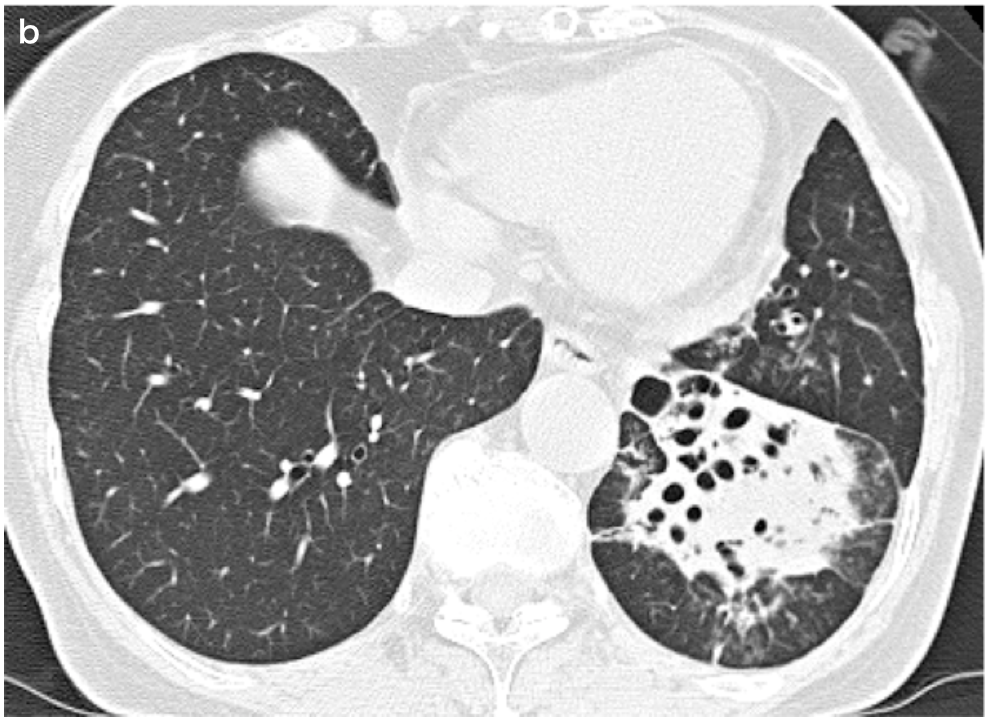
図1 感染後の気管支拡張症
a. 単純X線写真:78歳,女性。小児期に重い肺炎の既往がある。左下肺野(→)および右下肺野縦隔側(→)に,浸潤影とその中の放射状透亮像を認める。典型的な感染後の気管支拡張症。
b. HRCT:左下葉に高度の気管支拡張,その周囲肺の虚脱,肺容積の著明な縮小を認める。右肺にはほとんど異常をみない。
以前より頑固な咳,痰を訴える,あるいは気管支炎を繰り返す,上気道炎(upper respiratory infection:URI)罹患の度に咳,痰が長引く,また血痰を訴える患者について,BEは必ず疑うべき病態である。 まず行うべき検査は胸部単純写真とHRCT検査である。胸部単純写真では異常がないように見えても,CTで初めて気管支の異常が判明することも少なくない。現在BEの診断は主にHRCTによって行われることはまったく異論のないところである。BEのHRCT所見については多くの研究があり,それらは放射線科医Naidichらが集約して示している[2]。
1)気管支の拡張(bronchial dilatation)
気管支の内径と伴行する肺動脈の径との比(bronchoarterial ratio;B/A比)は通常0.7前後である。この数値が1以上である場合,BEと診断する,との基準が広く承認されている。ただし,肺動脈の径が異常に細い場合は慎重に判断する。その肺葉が繰り返す炎症などで荒廃している場合そのようなことが起こりがちである。しかしこれはまさにBEにおいてよく起こることでもある(図2)。
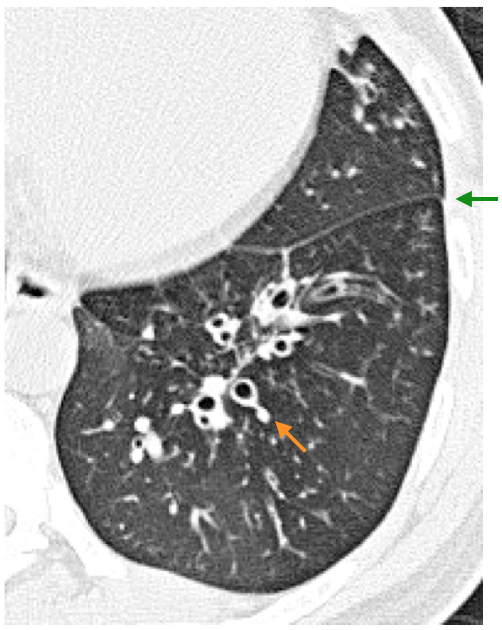
図2 気管支の内径が伴行する肺動脈より大きい(B/A比>1)
左下葉B9において,気管支の内径は伴行する肺動脈の径より大きい(→)。気管支壁の肥厚も顕著である。左下葉容積の縮小(→)は過去に繰り返し炎症があったことを示唆している。
健常人においてもB/A比が1以上であることは起こり得る。85人の健常人のHRCTを調べたMatsuokaらの報告では,65歳以上の被験者において,1本以上の気管支のB/A比1を超える例は41%にみられたが,40歳以下では皆無であったという[3]。下葉の1,2本のみのB/A比1以上は慎重に扱うべきであろう。
2)気管支の細まりの欠如(lack of tapering)
気管支は通常末梢に行くほど細くなっていく(tapering)。この細まりが分岐後2cm以上にわたって欠如する(すなわち同じ径が続く,もしくはむしろ拡張する)所見は,B/A比1以上と並んでBEの重要な所見である。ただしこの判断を下すためには,HRCTはthin sectionかつ連続で撮影,表示されねばならない(図3)。
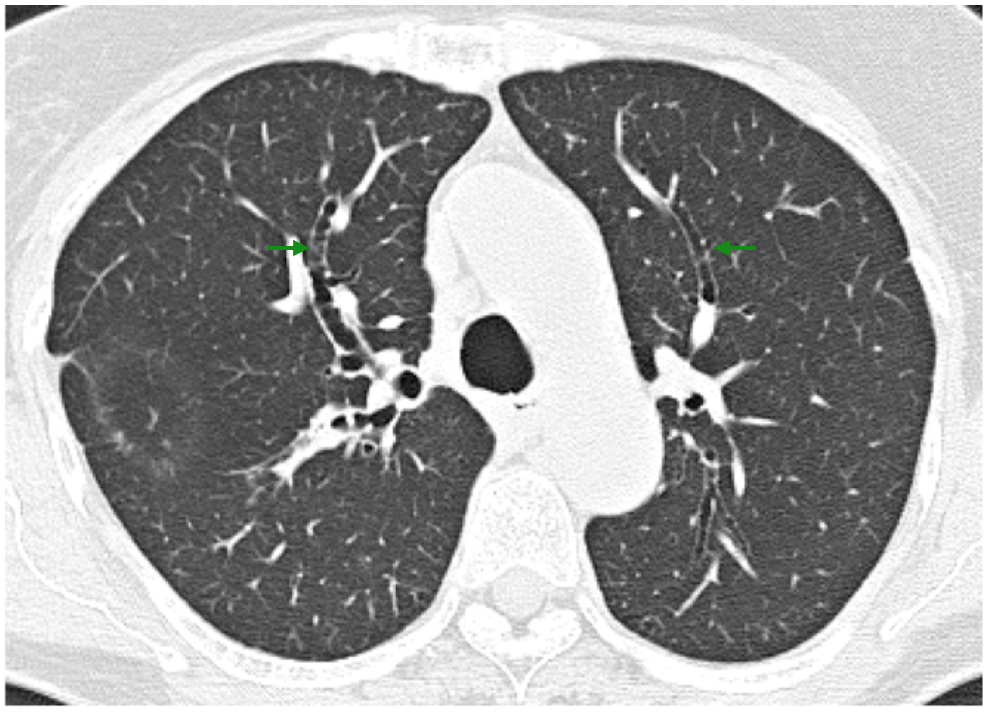
図3 細まりの欠如(lack of tapering)
両上葉B3が描出されている(→)。2cm以上にわたって同じ内径であり,通常の,末梢に行くにつれての細まりがみられない(lack of tapering)。
3)胸膜直下で気管支が描出される(visibility of peripheral airways)
通常胸膜から2cm以内ではHRCTをもってしても気管支は描出されない。壁があまりに薄いからである。胸膜から1cm以内の肺で気管支が認められることは,BEの重要な所見の1つである(図4a)。
気管支が縦隔側胸膜に接する所見も,BEにしばしばみられる(図4b)[4]。これは日常臨床において時に重要な所見であり,特に下行大動脈に接する左下葉B10が下行大動脈に接する所見は,慢性の咳嗽を訴える患者の場合,これが唯一の所見であることもあるので注意したい(図4c)。
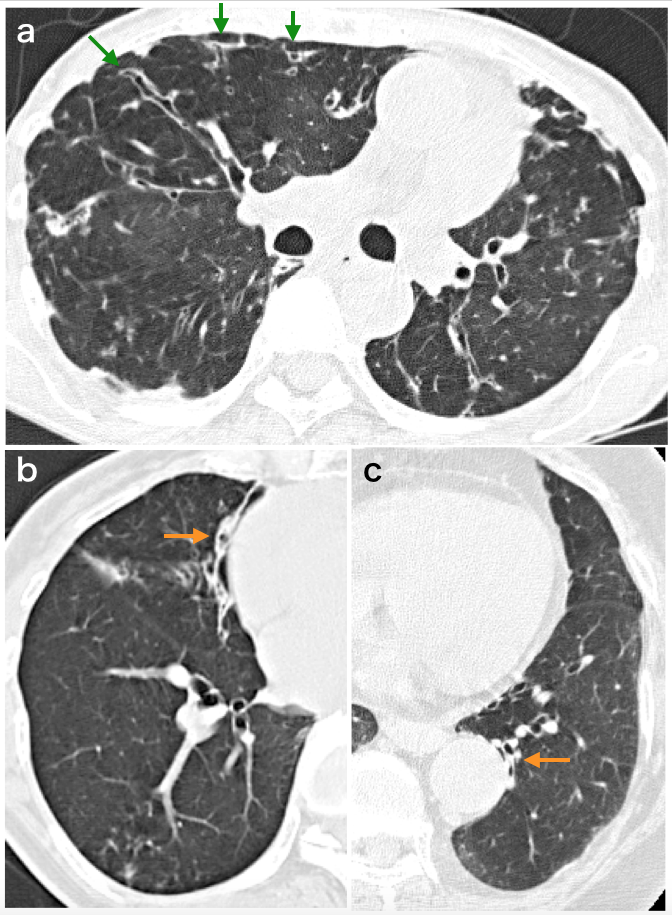
図4
a. 胸膜から1cm以内で気管支が観察される:びまん性気管支拡張症の1例。胸膜から1cm以内の肺に拡張し,壁の肥厚した気管支が観察される(→)。
b, c. 気管支が縦隔胸膜に接する:図3bでは右中葉B5が心膜に,図3cでは左下葉B10が下行大動脈に,それぞれ接している。これは,繰り返す炎症で本来これらの気管支と胸膜との間にあった肺が虚脱したためと考えられる。気管支拡張症を疑う重要な所見の1つ。
4)気管支壁の肥厚(bronchial wall thickening)
気管支壁の肥厚は,気管支壁の炎症というこの病態から当然予想されることであるが,これを客観的に評価することは必ずしも容易ではない。ある部位での気管支の壁の厚さ(thickness)とその内径との比は,CTの表示条件によっても異なり,また読影者によっても判断が異なり得る。明らかな肥厚が見られる場合,そしてほかのBEの所見と併存する場合にのみ取る所見である(図2)。なお,顕著な拡張があるにもかかわらず,壁の肥厚を認めない例はしばしばみられる。
5)末梢気道病変(small airway abnormality)
BEには高率に末梢気道病変を合併する。多くは細気管支炎である。CT所見は①小葉中心性の粒状影,分岐状影(図5),②tree-in-bud所見,③肺野のモザイク状濃淡(mosaic attenuation)(細気管支が炎症末期に線維化し閉塞が高度になると,細気管支病変自体は示現されず,末梢の肺の含気,血流が小葉毎に異なる結果のみがCT所見となる)などである[2]。
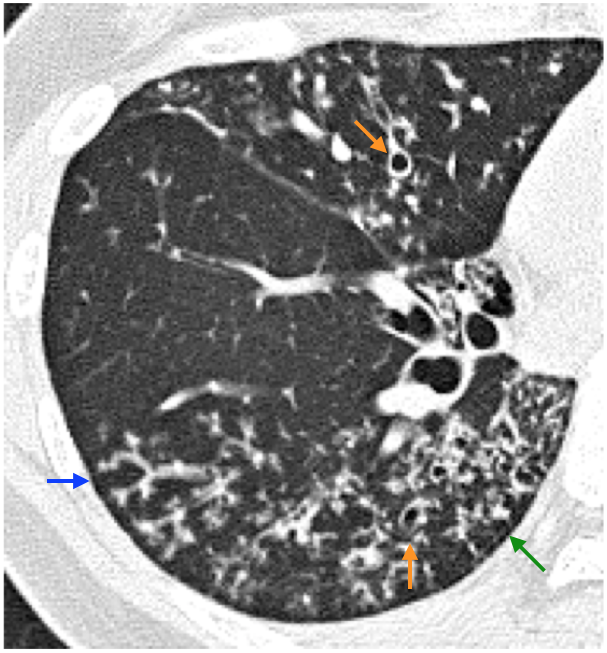
図5 末梢気道病変
両側中,下葉に広がる気管支拡張症。中枢側気管支の拡張(→)に加えて,特に下葉背側に広範に分岐状影,粒状影がみられる(→)。Tree-in-bud所見もみられる(→)。
6)cystic bronchiectasis
特異な形態としてcystic bronchiectasisがある。主軸気管支あるいはその分枝,反回枝が嚢胞状に拡張するもので,壁はしばしば薄い。おそらくはより強い炎症性破壊を意味し,緑膿菌の出現頻度,肺機能の低下がより高度であるとの報告もある(図6)。
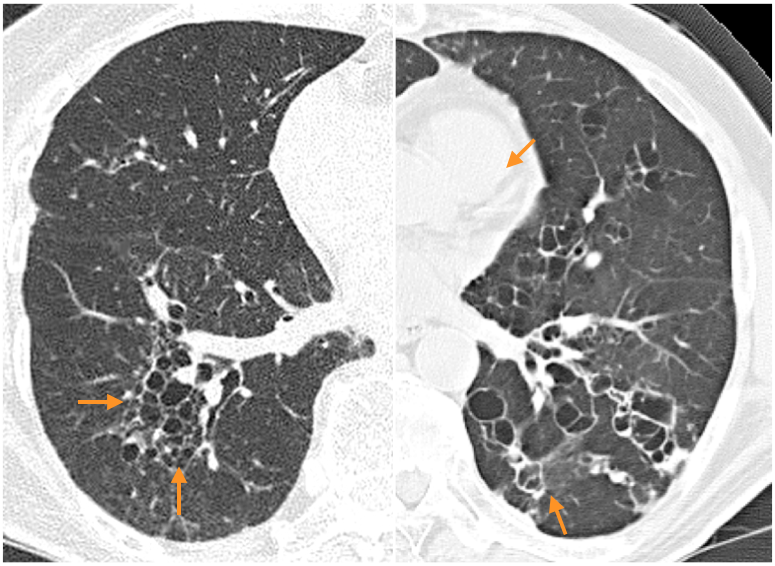
図6 Cystic bronchiectasis
気管支の走行に沿って多発薄壁嚢胞がみられる(→)。Cystic bronchiectasisの典型例。主軸気管支,その分枝だけでなく,それらの反回枝も嚢胞状に拡張していると考えられる。
HRCTだけでは過剰診断に陥る恐れがあるとして,HRCT所見に加えて,慢性の咳,膿性痰を伴う例のみを治療対象としてのBEとすべきだとの意見もあるが[1],平素は咳,痰を伴わなくとも,URI後に咳,痰が生じそれが長引くという病像の患者も多く,また乾性咳嗽のみの患者も少なくない。私見であるが,持続性の膿性痰は決してBEの必須要件ではない。
BEでは50%以上に末梢気道病変が合併し,それが進行すると肺機能障害が顕在化,高度となり,不良な予後につながり得るので,肺機能検査(初診時,およびフォロー中は定期的に)は必須である[5]。一般に閉塞性肺機能障害,すなわち1秒率の低下,フローボリューム曲線での
喀痰の細菌学的検査は急性増悪期の対応のためにも,また長期予後を占ううえでも必須である。必ずしも膿性痰が得られるわけではないので,その場合は高張食塩水による誘発が必要である。Haemophilus influenzae,Streptococcus pneumoniae, Pseudomonas aeruginosa,Moraxella catarrhalisなどが検出される。Pseudomonasの出現は高度進展例にみられ,また予後不良につながるとされる[1][5]。
HRCTで気管支拡張症の存在が明らかになった場合,明らかな感染後のBEを除いて,何らかの基礎疾患の有無は慎重に除外すべきである。
主要な鑑別診断は,アレルギー性気管支肺アスペルギルス症,非結核性抗酸菌症,びまん性汎細気管支炎(diffuse panbronchiolitis:DPB),さまざまな先天性免疫不全,原発性線毛運動不全症,嚢胞性線維症(cystic fibrosis),全身性炎症性疾患(関節リウマチ,潰瘍性大腸炎など)の気道病変などである。先天性疾患はほかの徴候,特に小児期からの感染の反復,腹部症状などからすでに診断されていることも多いが,本症を発症して初めて診断される例もある。これらを念頭におき,可能な範囲でチェックする姿勢が望ましい。具体的には血液検査で一般項目に加えて,IgG,IgA,IgM,IgE,アスペルギルス特異的IgE,喀痰の細菌学的検査(抗酸菌を含む),リウマチ因子,抗CCP抗体などはルチンに検索すべきであろう[1][5]。
DPBは日本および韓国など東アジアにのみみられる特異な慢性気道炎症として注目されたが,近年新規発生は激減している。呼吸細気管支領域を主座とする慢性炎症で,進行すると気管支拡張症をも合併するので,鑑別が必要となる。副鼻腔炎の合併は特発性BEにおいても高率にみられるので鑑別点とはならない。寒冷凝集素価,HLAB54などの検索が有用である。またDPBではマクロライド治療への反応が極めて良好であることも鑑別点となろう[6]。