井口貴文,水口真二郎,山本 悟,中嶋 隆,丁 奎光,東山智彦,古川彩帆,高濱 誠
大阪市立総合医療センター呼吸器外科(〒534-0021 大阪府大阪市都島区都島本通2-13-22)
Diagnosis and surgical approach to schwannoma of the esophageal branch of the recurrent laryngeal nerve: A case report
Takafumi Iguchi, Shinjiro Mizuguchi, Satoru Yamamoto, Ryu Nakajima, Chung Kyukwang, Tomohiko Higashiyama, Ayaho Furukawa, Makoto Takahama
Department of General Thoracic Surgery, Osaka City General Hospital, Osaka
Keywords:神経鞘腫,反回神経食道枝,気管管状切除,頸部アプローチ/schwannoma, esophageal branch of the recurrent laryngeal nerve, tracheal sleeve resection, cervical approach
呼吸臨床 2022年6巻8号 論文No.e00154
Jpn Open J Respir Med 2022 Vol. 6 No. 8 Article No.e00154
DOI: 10.24557/kokyurinsho.6.e00154
受付日:2022年6月15日
掲載日:2022年8月5日
©️Takafumi Iguchi, et al. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
症例:50歳,女性。
主訴:なし。
既往歴:関節リウマチ。
生活歴:喫煙歴なし。
現病歴:関節リウマチ経過観察中のCTで頸部気管内に突出する1cm大の腫瘤を指摘された。無症状であるが増大傾向にあり,他院で軟性気管支鏡下生検を施行されたが確定診断に至らず診断治療目的に当科初診となった。
理学所見:身長157cm,体重68.0kg,SpO2 98%(室内気),PS 0,H-J 1,stridorは聴取しなかった。
血液検査所見:血液・生化学検査に異常を認めなかった。
胸部CT:気管膜様部側に10×9mm大の腫瘤を認めた。腫瘍は食道および気管に接していた(図1)。
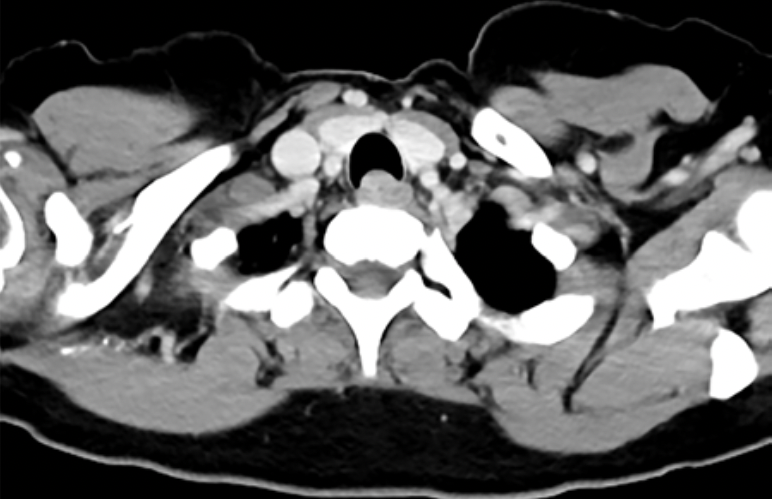
図1 胸部CT
気管膜様部側より気管内に突出する10×9mmの腫瘍を認める。気管・食道と接しており腫瘍との境界は不明瞭である。
気管支鏡所見:頸部気管第3軟骨輪レベルで腫瘍による膜様部の腹側への膨隆を認め,同部位の膜様部縦走襞のbridging foldを認めた。腫瘍の気管内腔への露出は認めなかった(図2)。
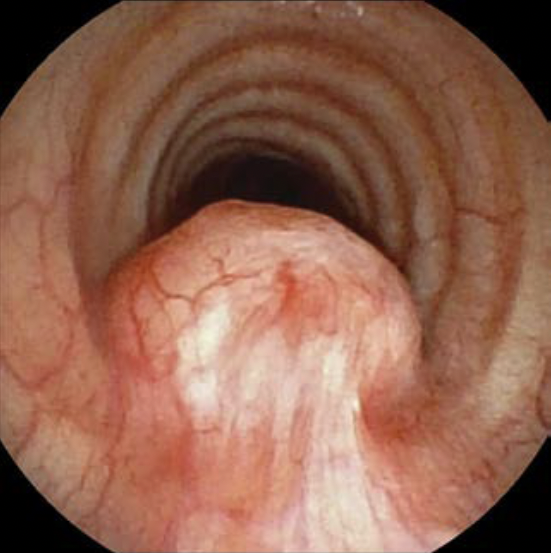
図2 気管支鏡所見
頸部気管第3軟骨輪レベルで腫瘍による膜様部圧排を認め,気管膜様部縦走襞のbridging foldを認める。
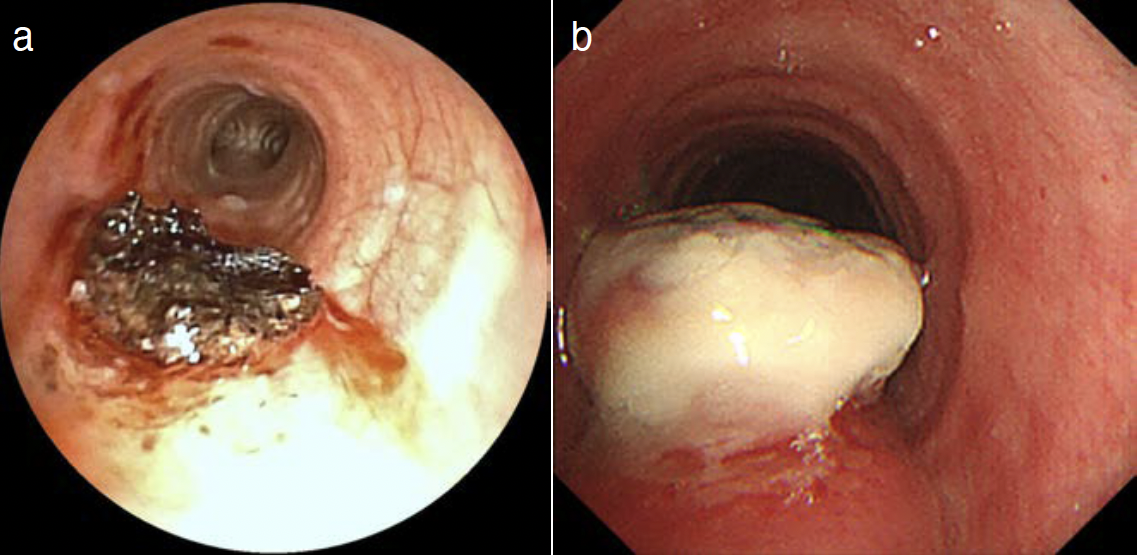
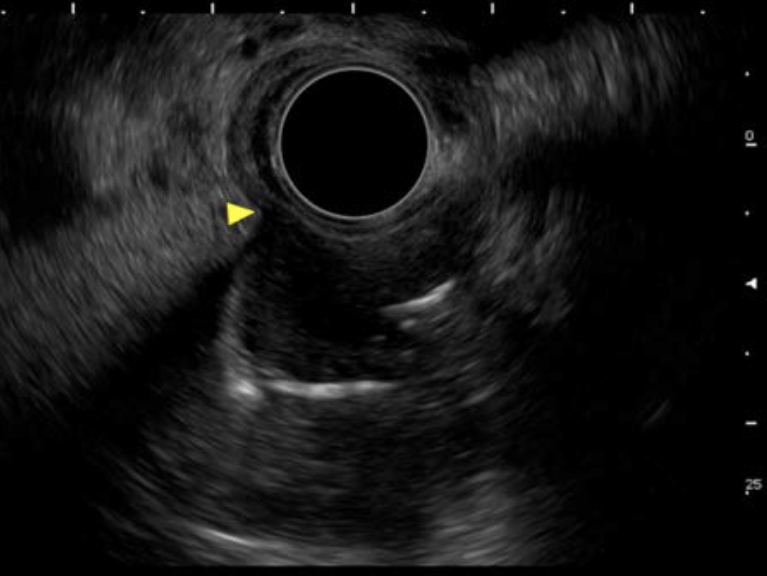
経過:診断目的に全身麻酔下に硬性気管支鏡下腫瘍切除術を施行した(手術時間16分,出血少量)。膜様部を切開し腫瘍の一部を切除した(図3a)。病理診断は,紡錘形細胞の増生と核の柵状配列を認め,良性神経鞘腫であった。切除後17日目の気管支鏡所見(図3b)では,腫瘍の一部と肉芽組織が一塊となり欠損した膜様部側より気管内腔に突出し,内腔の1/2程度を占拠していた。経食道内視鏡では腫瘍は食道内腔浸潤を認めず,endoscopic ultrasonography(EUS)では腫瘍は食道筋層と連続していた(図4)。腫瘍のさらなる気管内突出を認めたため,切除後23日目に根治切除を施行した。
図3 気管支鏡所見
a. 膜様部を一部切開して硬性気管支鏡下に腫瘍を切除し,膜様部側は凝固止血した。
b. 硬性気管支鏡下腫瘍切除17日後の気管支鏡所見では,腫瘍と肉芽組織が一塊となり気管内へ突出し,内腔の1/2程度を占拠している。
図4 EUS所見
腫瘍は食道筋層と連続し,筋層第4層の消失(矢頭)を認める。
手術:7cmの頸部襟状切開をおき,甲状腺を峡部で離断し気管を露出した。両側反回神経を確認し,左右主気管支レベルまで気管の軟骨部を剝離し受動を行った。腫瘍末梢で気管を切断し術野挿管を行った。腫瘍を含む膜様部は肥厚しており腫瘍との境界は不明瞭であった。食道筋層から腫瘍を剝離し,腫瘍中枢で気管を離断し腫瘍を含む第3〜5軟骨輪(3軟骨輪)を切除した。欠損した食道縦走筋を直接縫合閉鎖したのち,気管の端々吻合(膜様部は4-0モノフィラメント吸収糸による連続縫合,軟骨部は4-0モノフィラメント吸収糸による単結節縫合12針)を行った。手術時は167分,出血少量であった。術中所見から右反回神経食道枝由来の神経鞘腫と診断した。
術後経過:術後後屈を回避するため術前に作成した頸椎装具を5日間着用した。術後嗄声なく経過し根治術後8日目に自宅退院となった。術後15日目の気管支鏡所見で吻合部治癒良好であった。術後半年再発なく外来経過観察中である。
神経鞘腫はschwann細胞が腫瘍化したもので大半が良性腫瘍である。頸部神経鞘腫の由来神経は迷走神経が最も多く,腕神経叢,頸神経,交感神経の順に多いとされ[1],本症例にみられた反回神経食道枝由来の神経鞘腫の報告例は検索し得た限り1例のみであった[2]。頸部神経鞘腫切除例の術前診断例は少なく,術前神経鞘腫と考えられた場合であっても切除後に診断が変更された例も散見される[3]。術前診断が困難な理由としては,腫瘍の解剖学的位置関係上の生検困難,中枢気道病変の生検による出血や気道閉塞リスクのため生検を躊躇するなどが考えられる。
中枢気道病変の診断法は軟性気管支鏡による直視下生検(endobronchial biopsy),超音波ガイド下気管支鏡下経気管支針生検(endobronchial ultrasound-guided transbronchial needle aspiration:EBUS-TBNA),硬性気管支鏡下腫瘍切除術による生検の3つに分けられる。本症例のように上皮下以深の病変に対して軟性気管支鏡による直視下生検による診断は困難であり,また出血時の対応も困難である。EBUS-TBNAは採取される検体量が少ないことが問題である一方,リアルタイムエコーガイド下に腫瘍や血管を視認することでより安全かつ正確に腫瘍採取が可能である[2]。また,本症例のように気管−食道間に位置する腫瘍であれば,超音波ガイド下内視鏡下経食道針生検(transesophageal endoscopic ultrasound-guided fine-needle aspiration:EUS-FNA)も診断に有用と思われる。縦隔病変の診断に関するEBUS-TBNAとEUS-FNAの比較では,診断率はいずれも9割程度で有意差なく,EUS-FNAでは手技時間が有意に短く,低酸素の頻度が少なかったと報告されている[4]。EBUS-TBNAにおける気道内バルーン使用による一時的な中枢気道閉塞や気管内への出血リスクをEUS-FNAは回避できるため,本症例でも安全に施行可能と思われた。
硬性気管支鏡下腫瘍切除術は腫瘍による中枢気道狭窄例や出血時にも適切に対応が可能である。また大量の検体量が採取可能であること,内腔から上皮下に限局するいわゆるintraluminal typeの病変であればcore outにより診断・治療を兼ねることが時に可能である[5]ことは他のデバイスにはないメリットである。一方で麻酔科を含めた多職種での密な連携が必要であることや,時に気道上皮の脱落を含めた正常組織への過大侵襲となることがあり注意が必要である。本症例では診断・治療を兼ねて硬性気管支鏡下腫瘍切除術を行い神経鞘腫と診断することが可能であったが,気道上皮の脱落により腫瘍含む肉芽組織が内腔へと増大・突出した。
神経鞘腫の治療は外科的切除が基本であるが,その由来神経が反回神経を含めた中枢の迷走神経,腕神経叢,交感神経幹である際には,嗄声や上肢の麻痺,Horner症候群を回避すべく神経の温存を図ることが重要である。そのため腫瘍の全摘を回避して,腫瘍外側の神経束および神経上膜を温存し神経内膜の下層で腫瘍を切除する被膜下核出術や,神経内膜と腫瘍を一塊にして切除する被膜間摘出術の有用性が報告されている[1]。本症例は生検後変化で腫瘍被膜と腫瘍との境界が不明瞭化していたため被膜間摘出術はできなかったが,術中に両側反回神経を確認温存することで,合併症なく切除可能であった。本症例と同部位の反回神経食道枝由来神経鞘腫の切除報告例では気管切除を行わずに気管膜様部を縦切開して裏面にある腫瘍の被膜間摘出術を行い,安全性を担保するため一時的気管切開を併施している[2]。本症例では3軟骨輪分の気管切除を伴うものの,頸部からの減張操作のみを行うことで張力なく吻合可能であった。低侵襲性および患者のQOLを考慮すると,気管管状切除を伴う腫瘍切除は十分許容される術式と考える。ただ前述のようにEUS-FNA等による術前診断可能であれば,腫瘍尾側で気管を切断し腫瘍を被膜下核出ないし被膜間摘出術後に気管を再吻合することで,気管の管状切除を行わずに腫瘍切除し得る可能性がある。
今回我々は反回神経食道枝由来の神経鞘腫の1切除例を経験した。気管と食道それぞれの上皮下に位置する中枢気道病変に対して硬性気管支鏡を用いて診断後,気管管状切除再建術を伴う腫瘍切除を行うことで安全に診断・治療を行うことが可能であった。
本論文の要旨は第45回日本呼吸器内視鏡学会学術集会(2022年5月,岐阜)で発表した。
利益相反の有無:開示すべき利益相反はない。
Schwannoma derived from the esophageal branch of the recurrent laryngeal nerve is extremely rare. Due to this location, the best approach to the diagnosis and surgical treatment of the submucosal tumor remains unclear. A case is a 50-year-old woman without symptoms. CT revealed the tumor, 1cm diameter, was located between the trachea and esophagus. The submucosal tumor bulging into the upper tracheal membranous portion could not be diagnosed by endobronchial biopsy. Therefore, coring out using a rigid bronchoscope was performed, and the tumor was diagnosed as schwannoma. However, the remained tumor rapidly grew into the trachea in the early postoperative period, so complete resection with tracheal resection (3 rings) and reconstruction was performed by a cervical approach. Postoperative course was uneventful, and this surgical approach was thought to be safe and feasible.