谷口隆介*1,山田崇央*1,和泉宏幸*2,川端健二*3
*1松下記念病院呼吸器内科(〒570-8540 大阪府守口市外島町5-55),
*2同外科,
*3同臨床検査科
A case of lung cancer with similar pathological features to pulmonary lymphoepithelioma-like carcinoma
Ryusuke Taniguchi*1, Takahiro Yamada*1,Hiroyuki Izumi*2, Kenji Kawabata*3
*1Department of Respiratory Medicine, *2Department of Surgery, *3Department of Clinical Pathology,
Matsushita Memorial Hospital, Osaka
Keywords:肺癌,lymphoepithelioma-like carcinoma,Epstein-Barr Virus,EBV-encoded RNA in situ hybridization/lung cancer, lymphoepithelioma-like carcinoma, Epstein-Barr Virus, EBV-encoded RNA in situ hybridization
呼吸臨床 2019年3巻7号 論文No.e00090
Jpn Open J Respir Med 2019 Vol. 3 No. 7 Article No.e00090
DOI: 10.24557/kokyurinsho.3.e00090
受付日:2019年4月9日
掲載日:2019年7月23日
©️Ryusuke Taniguchi, et al. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
症例:54歳,日本人男性。
主訴:胸部異常陰影。
既往歴:特記事項なし。
家族歴:特記事項なし。
喫煙歴:15本/日を34年間。
現病歴:2013年1月の健診の胸部X線で異常陰影を指摘され,3月初旬に前医を受診した。精査で手術適応のある右上葉肺癌と考え,当院外科に紹介となり,4月中旬に手術目的に入院した。
身体所見:特記所見なし。
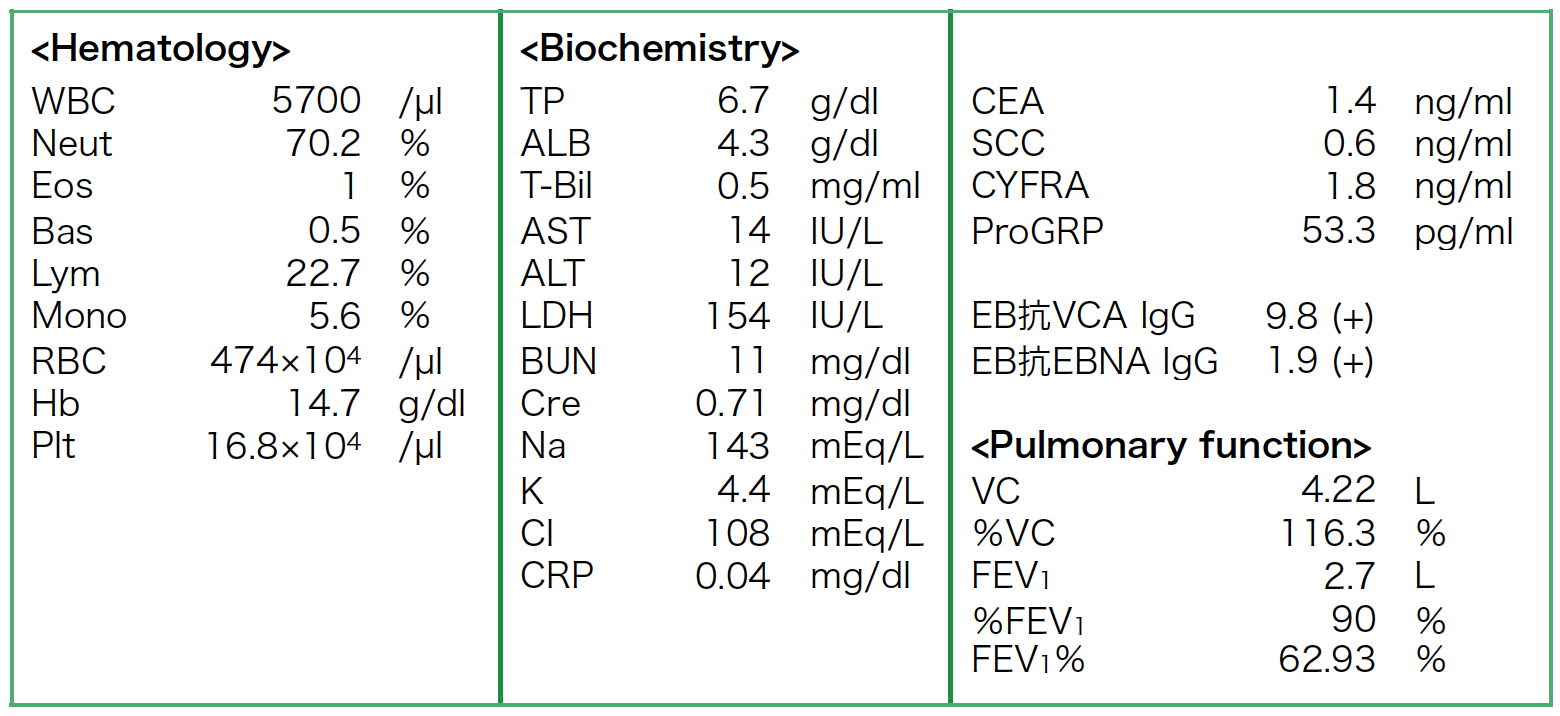
検査所見(表1):血液・生化学検査に異常を認めず,腫瘍マーカー(CEA,CYFRA,ProGRP)はいずれも正常範囲内であった。EBV抗体価では抗VCA IgG抗体および抗EBNA IgG抗体が陽性であり,EBV感染の既往を示す結果であった。また肺機能検査は%VC 116.3%,FEV1% 62.9%と閉塞性肺障害を認めた。
表1 検査所見
胸部X線写真(図1):右中肺野末梢に結節影あり。
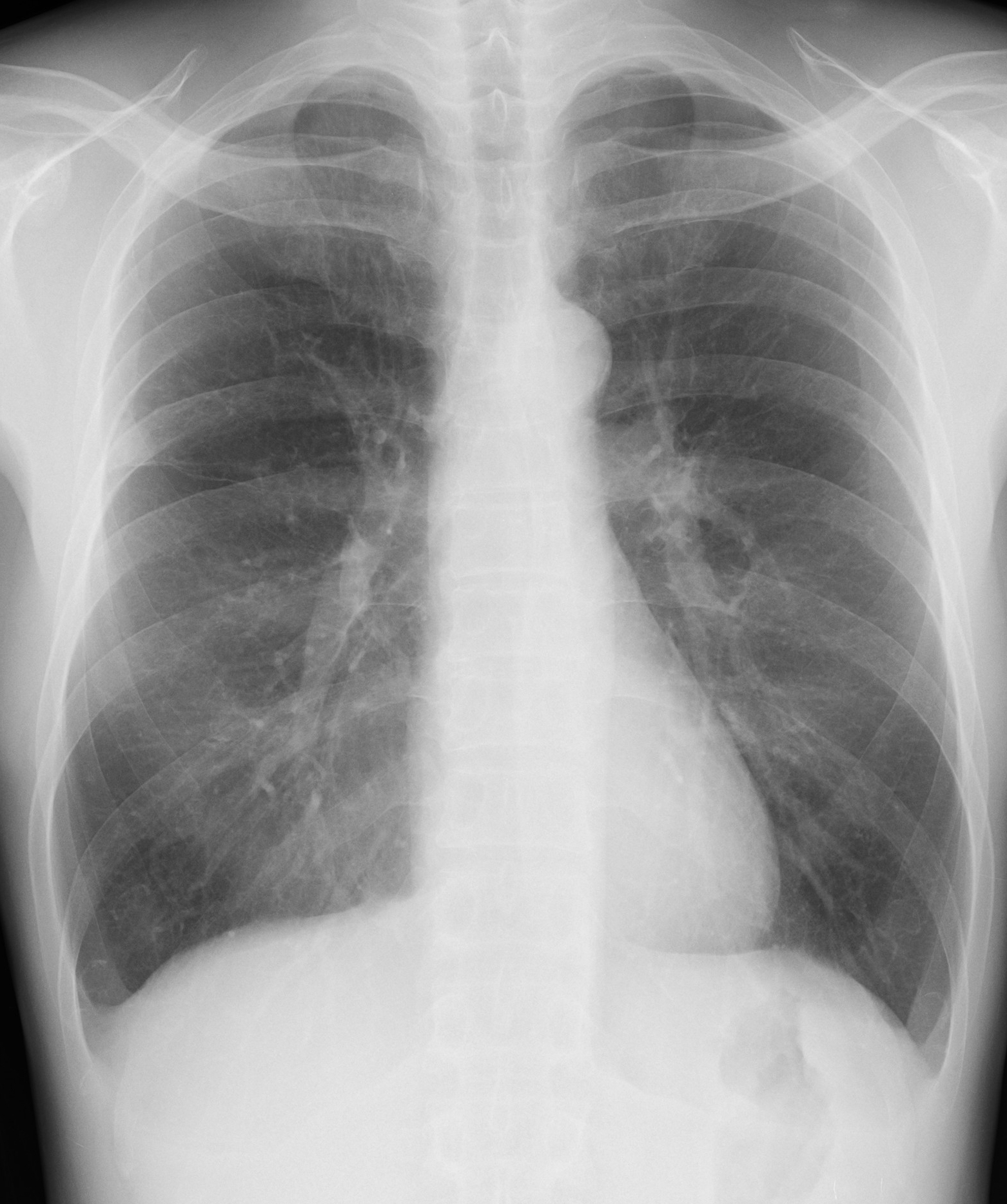
図1 胸部X線写真
右中肺野末梢に結節影あり。
胸部CT(図2):右肺S2に境界明瞭な19mm大の分葉状結節影あり。有意に腫大したリンパ節は指摘できず,胸水貯留なし。肺に気腫性変化あり。
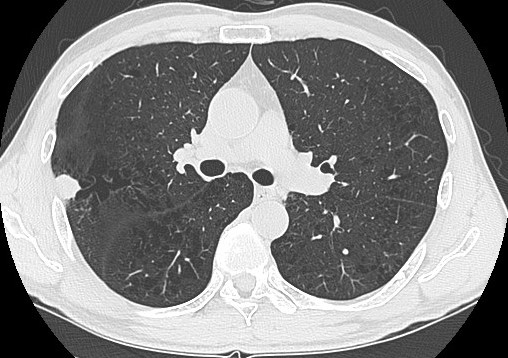
図2 胸部CT
右肺S2に境界明瞭な結節影あり。
PET-CT(図3):右肺S2末梢の結節影に一致して強いFDG集積(SUVmax=10.1)あり。その他リンパ節や遠隔臓器に明らかな集積は指摘できず。
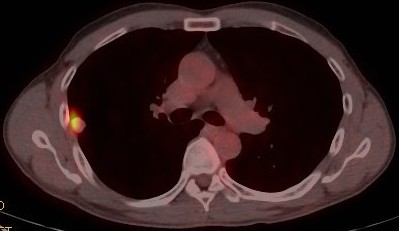
図3 PET-CT
右肺S2の結節に一致して強いFDG集積あり。
手術術式と所見:胸腔鏡下右肺上葉切除およびリンパ節郭清(ND2a-1)を行った。腫瘍は13×12mm大で比較的境界明瞭な灰白色調結節であった。
切除標本病理組織所見(図4):切除標本では胸膜下に境界明瞭な結節様腫瘤が認められ,異型細胞が充実胞巣状配列を示しながら,間質にリンパ球浸潤を伴い,密に浸潤増生をしていた。免疫組織化学染色では,異型細胞はCK7陽性,CK20陰性,CK5/6陰性,TTF-1陽性,CK(AE1/AE2)陽性,CD56陰性であった。病理所見から肺原発LELCと診断し,病理病期はpT1aN0M0,stageⅠAであった。
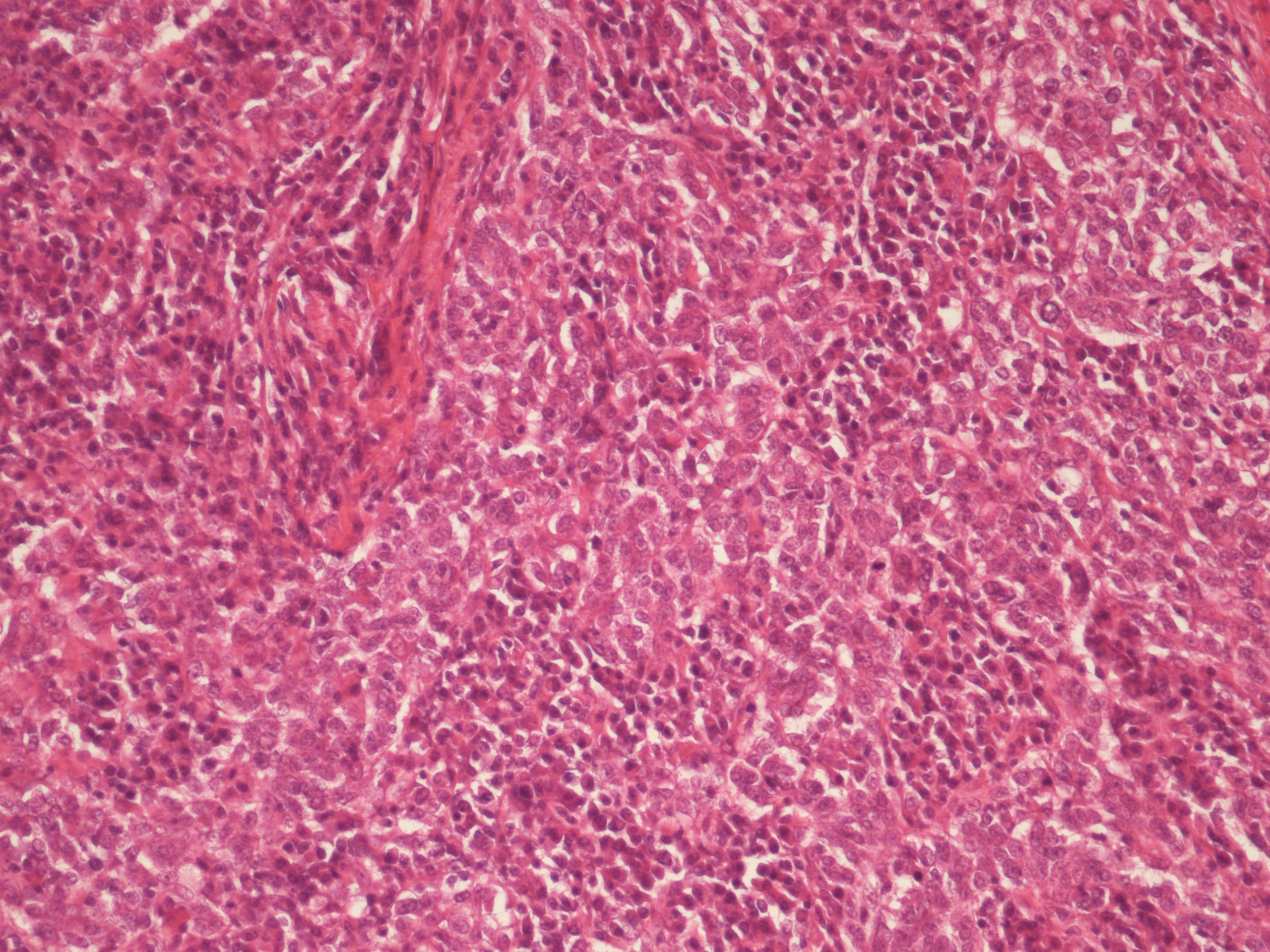
図4 病理組織所見
HE染色:異型細胞が充実胞巣状配列を示しながら間質にリンパ球浸潤を伴い密に浸潤増生をしている。
術後経過:術後は合併症なく経過し,術後6年経過した現在も再発を認めていない。本例は当初LELCと診断したが,2015年のWHO分類の改訂に伴ってEBER-ISH法での評価を追加したところ腫瘍核内のEBER-ISHは陰性であった。本例では腫瘍細胞の核内にEBV感染を証明できず,これまでの免疫組織化学染色では腺癌への分化を認めており,充実型腺癌の診断となった。
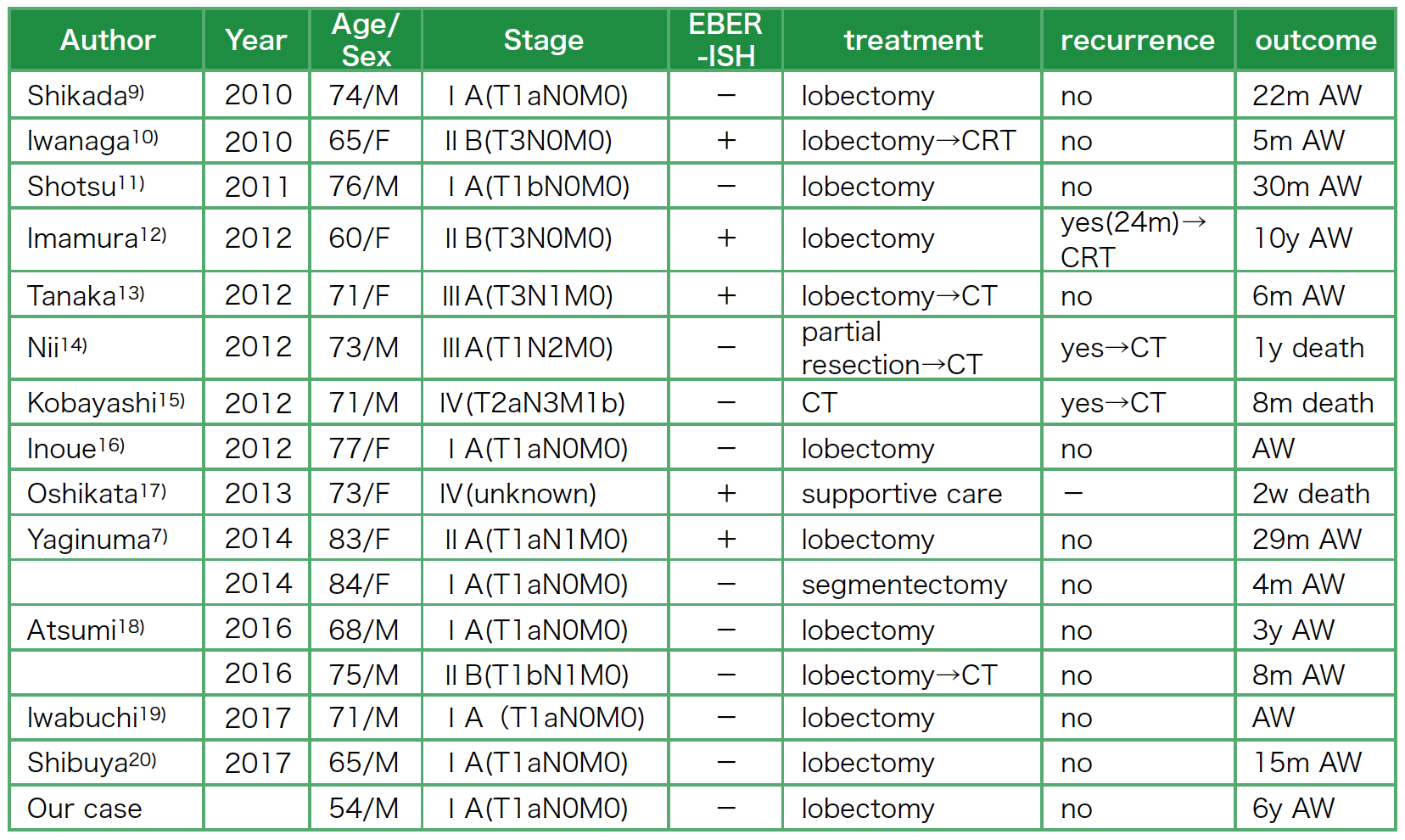
リンパ上皮腫(lymphoepithelioma)は上咽頭癌の中で周囲に著しい反応性のリンパ球浸潤を伴う低分化の扁平上皮癌または未分化癌と定義される。上咽頭以外の臓器で,リンパ上皮腫の組織形態を示す癌はリンパ上皮腫様癌と呼ばれる。唾液腺,胸腺,肺,皮膚,子宮頸部,胃,胆嚢,膀胱,乳腺などで報告例が散見されるが,肺原発LELCに関してはまれであり報告が少ない。肺原発LELCはBegin[2]らによって1987年に初めて報告された。現在までの報告の多くが東アジアからであるが,好発地域と言える中国南部や台湾においてもLELCの頻度は全肺癌の0.9%[3],本邦では0.2%[4]と報告がある。2015年に改訂されたWHO分類第4版[1]では肺原発LELCの診断に腫瘍細胞内のEBV感染を示す必要があることが記載された。これまでの報告でも本例のように腫瘍細胞内にEBV感染が証明されていない症例も散見され,さらに肺原発LELCの頻度は少ないものと考えられる。
肺原発LELCは乳幼児の大半がEBVに感染する東アジアに多いとされ,中国の報告では組織形態学的に肺原発LELCと考えられた症例は腫瘍細胞内のEBV感染も証明されることがほとんどであり,32例中30例(94%)[5],あるいは23例中全例[3]に証明されている。一方欧米人では組織形態学的に肺原発LELCと考えられた症例でも腫瘍細胞内にEBV感染が証明された例は少なく[6],また本邦ではEBER-ISHが陽性であったのは約半数程度であった[7]。腫瘍細胞への感染は起こったがEBV増殖が非常に微小で検出感度以下であった可能性もあるが,EBV感染以外の他の発癌要因が存在することも考えられる。
また,肺原発LELCは比較的予後良好とされ,LiangらはEBER-ISH陽性の肺原発LELCの5年生存率は62%と報告している[8]。またHanらは他の肺癌組織型と比較を行っているが,肺原発LELCで比較的予後良好と報告している(5年生存率88%,Ⅲ期とⅣ期を合わせたものでも60.6%)[5]。これらの報告からも肺原発LELCと低分化癌では予後が大きく異なると考えられるが,問題となってくるのは組織形態学的にLELCであるが腫瘍細胞内にEBV感染を証明できなかった症例の扱いである。最近10年の本邦報告で組織形態学的に肺原発LELCであった報告は検索しえた範囲で本例もいれて16例あり,うち腫瘍細胞内にEBV感染が証明できなかった症例は11例あった(表2)[7][9]-[20]。それらも比較的予後良好と言えるが,症例数が少なく何とも言えない。今後も症例を蓄積し,組織形態学的にはLELCであるがEBV陰性の症例をどのように扱っていくかを検討していく必要がある。腫瘍細胞内のEBV感染の有無で差がないと言えるのなら,それらを厳密に区別する必要はないのかもしれない。
表2 肺原発LELCとLELCに類似した肺癌の症例の臨床病理所見
EBER-ISH: EBV-encoded RNA-1 in situ hybridization, CT: chemotherapy, CRT: chemo-radiotherapy, AW: alive and well, AWD: alive with disease
利益相反:本論文について申告する利益相反はない。