
山原美穂*,藤原慶一*,下西 惇*,松浦宏昌*,西村 淳*,尾関太一*,萱谷紘枝*,南 大輔*,佐藤 賢*,柴山卓夫*
*国立病院機構岡山医療センター呼吸器内科(〒701-1192 岡山県岡山市北区田益1711-1)
A Case of Pulmonary Adenocarcinoma with Epidermal Growth Factor Receptor Gene Mutation Responded to Nivolumab Treatment
Miho Yamahara*, Keiichi Fujiwara*, Atsushi Shimonishi*, Hiroaki Matsuura*, Jun Nishimura*, Taichi Ozeki*, Hiroe Kayatani*, Daisuke Minami*, Ken Sato*, Takuo Shibayama*
*Department of Respiratory Medicine, National Hospital Organization Okayama Medical Center, Okayama
Keywords:肺腺癌,EGFR遺伝子変異,ニボルマブ,tumor mutation burden(TMB),EGFRチロシンキナーゼ阻害薬(EGFR-TKI)/pulmonary adenocarcinoma, epidermal growth factor receptor (EGFR)gene mutation, nivolumab, tumor mutation burden (TMB), EGFR tyrosine kinase inhibitor
呼吸臨床 2020年4巻6号 論文No.e00102
Jpn Open J Respir Med 2020 Vol. 4 No. 6 Article No.e00102
DOI: 10.24557/kokyurinsho.4.e00102
受付日:2019年12月4日
掲載日:2020年6月11日
©️Miho Yamahara, et al. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
症例:79歳,女性。
主訴:咳嗽。
現病歴:2012年5月に右下葉肺腺癌と診断され,右下葉切除術を受けた。2013年11月右胸膜播種にて再発し,手術検体でEGFR遺伝子変異が陽性 (exon 19 deletion)であったためエルロチニブが投与され,腫瘍縮小効果が得られた。2015年5月に胸膜播種病変が再増悪しペメトレキセドに変更,さらに同年11月にナブパクリタキセルに変更された。2016年1月には脳転移が出現し,サイバーナイフが施行されたが,この時胸膜播種病変よりCTガイド下生検を施行し,T790Mが検出されたためオシメルチニブが投与された。その後治療は約2年間継続されたが,2018年1月胸膜播種病変が再増大し,ドセタキセルが投与されたものの無効であった。徐々に咳嗽が増悪し,治療変更目的で同年4月に入院となった。
既往歴:胸椎圧迫骨折(72歳),仙骨・恥骨骨折(77歳),発作性心房細動(72歳)。
内服歴:エドキサバントシル酸塩水和物,アレンドロン酸ナトリウム,ブデソニド吸入用懸濁剤。
生活歴:喫煙歴,飲酒歴なし,アレルギーなし。
入院時現症:体温36.6℃,血圧117/66 mmHg,心拍数58回/分,経皮的動脈血酸素飽和度97%(室内気),ECOG PS1,眼球結膜に貧血なし,眼瞼結膜に黄染なし,心音は整で雑音なし,呼吸音は清でラ音聴取せず,腹部は平坦,軟,圧痛なし,腸蠕動音亢進なし,四肢は浮腫なし,神経学的所見は認められなかった。
入院時検査所見:血液検査では,ヘモグロビンは7.7g/dLと低下しており,クレアチニン1.31mg/dL,尿素窒素35mg/dLと腎機能障害があり,BNPは107.9pg/mLと上昇していた。CEAは4.8ng/mLと正常上限であった。
胸部X線写真(図1):右肺に胸膜肥厚,すりガラス影・濃厚影,胸水を認めた。
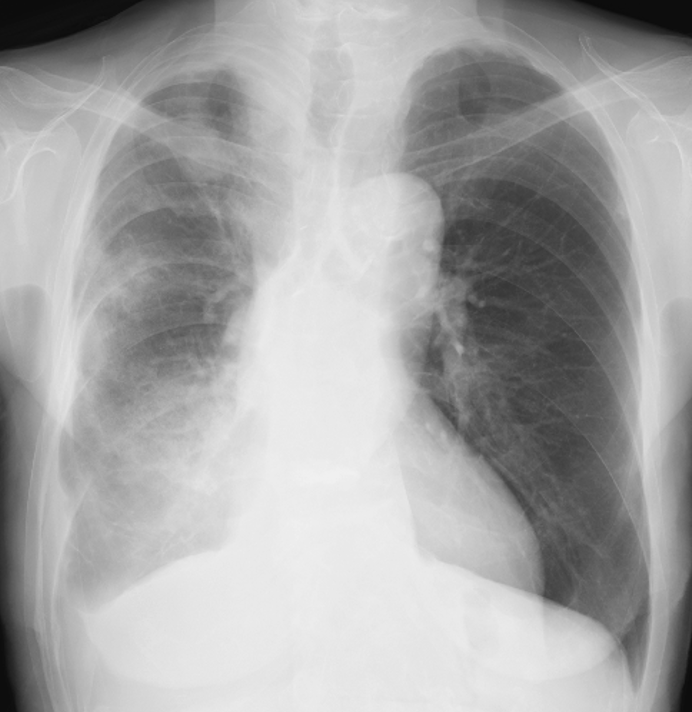
図1 胸部X線写真
右胸膜播種病変のため濃厚影,すりガラス影を認め,右肺野は全体的に透過性が低下していた。
胸部CT(図2):右肺尖や中葉内外側に胸膜播種病変が散在しており,周囲にはすりガラス影を認めた。左肺への転移も認められ,左胸水も認められた。
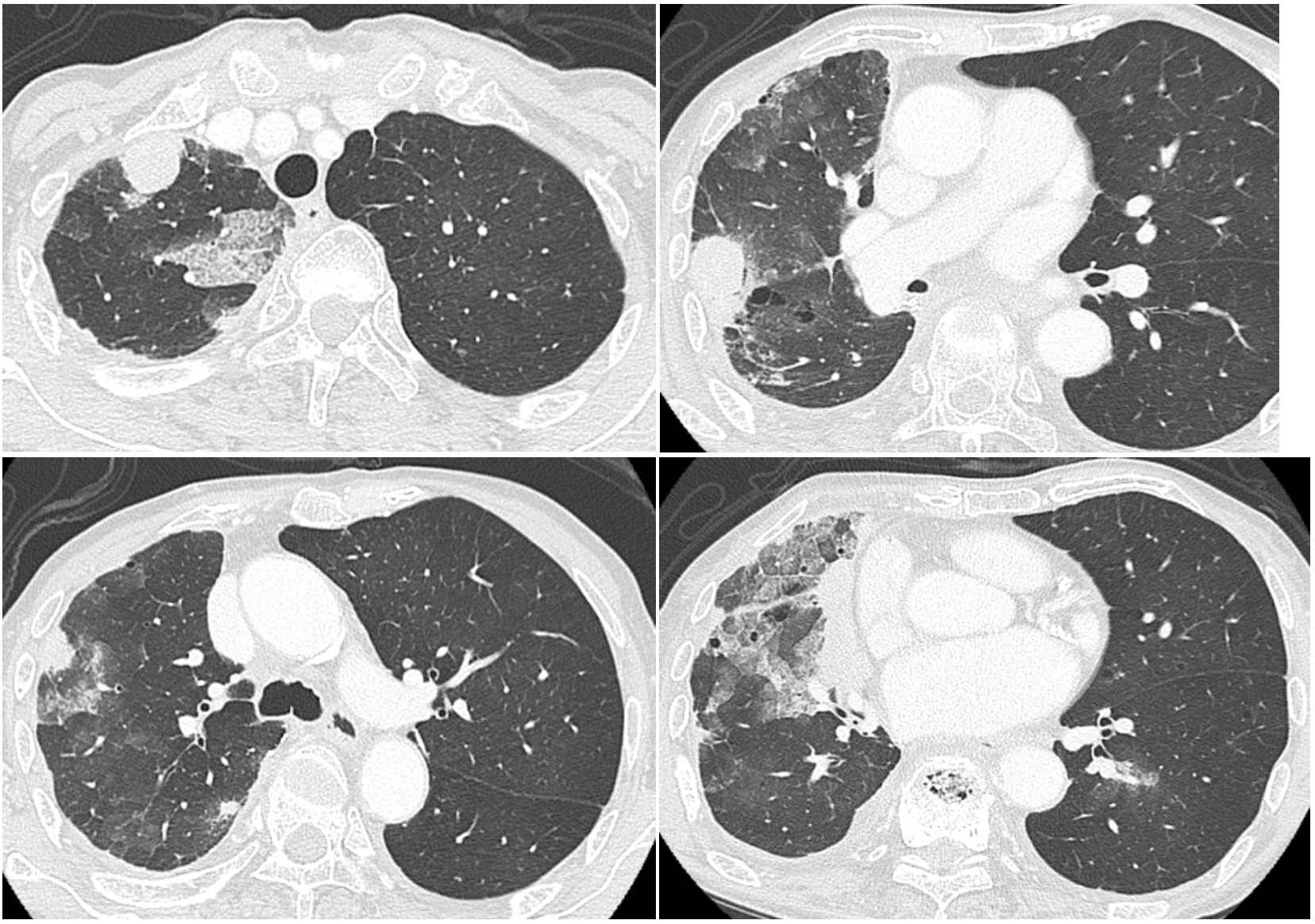
図2 入院時胸部CT
右胸膜播種病変が散在しており,周囲にはすりガラス影を認め,右胸水の貯留を認めた。また,左肺への転移も認められ,左胸水も認められた。
臨床経過:EGFR遺伝子変異陽性であり,これまでの報告から治療効果が乏しい可能性もあったが,有効性の期待できる細胞障害性抗癌薬が乏しいこと,PD-L1陰性でもドセタキセルと同等の有効性が認められていること[1],PSが比較的良好で,致命的となる病変がなく予後として時間的に余裕があったことから,ニボルマブを選択することとした。前治療のドセタキセル投与によりCEAはいったん低下を認めたものの4週で再上昇し,咳嗽の増強を認めていたが,ニボルマブ投与を開始したところ,CEAはさらに低下し,咳嗽も軽快傾向となった。また,ニボルマブ6コース終了後,治療開始から12週の時点で胸部単純CTを施行したが,胸膜播種病変の縮小を認め,治療前に見られた周囲のすりガラス影もほぼ消失した(図3)。手術検体でのPD-L1は陰性であった。有害事象も認められず,その後ニボルマブ投与を継続したものの,CEAは徐々に上昇傾向となり,改善していた咳嗽も徐々に増強した。12コース終了後,治療開始から24週後の胸部単純CTでは胸膜播種病変が再増大し,さらに左肺転移の出現,左胸水貯留を認めた。その後,細胞障害性抗癌薬(ゲムシタビン,ビノレルビン)に変更し,再度腫瘍縮小効果が得られている。
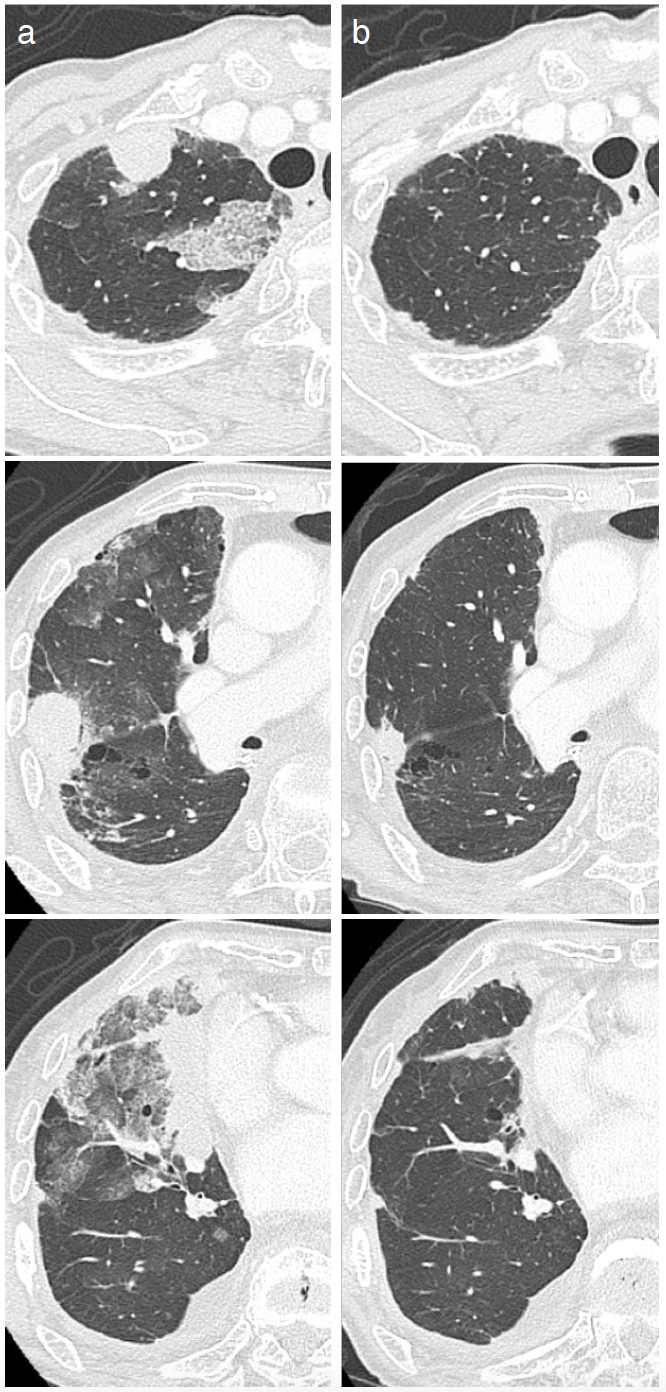
図3 ニボルマブ投与開始後12週目のCT
胸膜播種病変の縮小を認め,周囲のすりガラス影も軽減している。
EGFR遺伝子変異陽性非小細胞肺癌患者に対する免疫チェックポイント阻害薬の有効性は低いと報告されている。Harataniらは,ニボルマブによる治療を行ったEGFR遺伝子変異陽性非小細胞肺癌患者25例について後方視的に検討し,奏効率は20%であったが,無増悪生存期間中央値(PFS)は1.5カ月と極めて短かったと報告している[2]。一方,Kobayashiらの16例の検討では奏効例はなく,また,102例と比較的多いGrassinoらの検討によると,奏効率8.8%,PFSが3.0カ月であった[3][4]。これまでのEGFR遺伝子変異陽性患者に対するニボルマブを用いた治療の検討をまとめると,奏効率は20%以下,かつPFSも1.5~3.0カ月と短期間である。その理由として,EGFR活性化経路はregulatory T細胞の癌局所への浸潤,あるいはT細胞誘導物質の発現の減少により免疫応答を抑制すること,EGFR陽性肺癌は腫瘍浸潤リンパ球が欠如していること,あるいはPD-L1陽性かつCD8陽性の腫瘍浸潤リンパ球の割合が減少していることなどが原因として考えられている[5][6]。
さらに,近年の畑らによるEGFR変異陽性非小細胞肺癌におけるニボルマブ投与の効果と安全性に関する多施設共同研究では,PS不良例でPFSおよび全生存期間(OS)が短縮し,逆に喫煙歴のある患者の一部で長期奏効例を認め,また,uncommon mutation例で有効性が期待できると報告している[7]。本症例は非喫煙者であるが,PSは比較的良好であった点が合致する。EGFR遺伝子変異陽性患者では,EGFR-TKI,細胞障害性抗癌薬が優先されるが,標準治療に対する耐性出現後にPS良好な場合は免疫チェックポイント阻害薬の適応を検討すべきと考えられた。もっとも,EGFR遺伝子変異陽性肺癌において,免疫チェックポイント阻害薬投与後の第3世代EGFR-TKI投与で肺障害を起こすことが危惧されるため,オシメルチニブの適応がないことを確認する必要がある。
さらに,tumor mutation burden (TMB)と免疫チェックポイント阻害薬の奏効率は有意な相関関係を示したとも報告されている[8]。前述のHarataniらの検討では,25例のうち9例でTMBについて検討され,ニボルマブが有効であったexon 19 deletion陽性,T790M獲得した1例においてTMBが高値であったと報告している。本症例ではCTガイド下生検での検体でPD-L1は1%未満であった。EGFR陽性かつPD-L1陽性の非小細胞肺癌に対する,ニボルマブと同じ抗PD-1抗体のペンブロリズマブの第II相試験では奏効例が認められず早期中止となったと報告されており,よってEGFR陽性症例ではPD-L1が抗PD-1抗体の効果予測因子とは言えないことが考えられた。
最近,1stラインにおいて免疫チェックポイント阻害薬と化学療法との併用の有用性が証明され,実臨床に導入されるようになった。国際共同第III相臨床試験であるIMpower150試験では,化学療法未治療の扁平上皮癌の除く非小細胞肺癌患者において,カルボプラチン,パクリタキセル,ベバシズマブ併用療法に,アテゾリズマブのアドオンすることの有用性が証明された[9]。この試験では,EGFR遺伝子変異陽性あるいはALK融合遺伝子陽性の患者も含まれるが,これらの集団でもPFSおよびOSの有意な延長が示されている。あくまでもサブセット解析ではあるが,免疫チェックポイント阻害薬を化学療法と併用することで,EGFR遺伝子変異陽性患者においても有用である可能性がある。今後の症例集積,臨床試験による科学的証明が待たれる。
EGFR遺伝子変異陽性肺腺癌に対してニボルマブが奏効した1例を経験した。EGFR遺伝子変異陽性かつPD-L1陰性の患者であっても,PSが良好で,EGFR-TKIsで十分に治療した後,PSが低下する前に免疫チェックポイント阻害薬を導入することを検討する価値がある。
利益相反:本論文について開示すべき利益相反はない。
A 79-year-old woman without smoking history was treated with nivolumab. She had post-operative recurrence of pulmonary adenocarcinoma harboring EGFR mutation, which was treated with erlotinib and subsequently osimertinib because of positivity of T790M mutation. After six cycles of nivolumab following docetaxel therapy, pleural disseminations and lung metastases were obviously regressed. Immunohistochemical examination showed PD-L1 negative in biopsied specimen from disseminated tumor.
Immune checkpoint inhibitors (ICIs) were reported to be less effective to lung cancers with EGFR mutation. However, our case suggest that it is worthwhile adopting ICIs to EGFR mutants, if the patient has a good performance status and after EGFR-tyrosine kinase inhibitor and cytotoxic chemotherapy.



