藤原清宏
なにわ生野病院呼吸器内科(〒556-0014 大阪府大阪市浪速区大国1-10-3)
A case of rheumatoid arthritis with exacerbation of pulmonary cystic lesions after COVID-19 and bacterial pneumonia
Kiyohiro Fujiwara
Department of Respiratory Medicine, Naniwa Ikuno Hospital, Osaka
Keywords:関節リウマチ,COVID-19,肺囊胞,細菌性肺炎/rheumatoid arthritis, COVID-19,pulmonary cyst,bacterial pneumonia
呼吸臨床 2025年9巻3号 論文No. e00199
Jpn Open J Respir Med 2025 Vol. 9 No. 3 Article No.e00199
DOI: 10.24557/kokyurinsho.9.e00199
受付日:2025年3月3日
掲載日:2025年3月31日
©️Kiyohiro Fujiwara. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
症例:62歳,男性。
主訴:全身倦怠感,脱力感。
既往歴:45歳時にRAを発症し,X-11年2月,49歳の時から前医で診療されるようになり,胸部CT像では,肺野は正常範囲内であり,間質性肺炎像は認めなかった(図1)。メトトレキサートの治療をされていたX年1月にCOVID-19に罹患し,胸部CT像では,上肺野から背側胸膜下にすりガラス陰影が認められ,下肺野は広範囲にすりガラス陰影がみられた(図1)。RAの治療経過については,エタネルセプトとメトトレキサートの併用投与をX-11年からX-4年まで行っており,プレドニゾロンの投与はX-11年からX-9年とX-4年からX-3年まで行っていた。プレドニゾロン中止後はメトトレキサート単剤投与でRAの病状は安定していた。メトトレキサートは前医初診時X-11年からX年COVID-19発症時まで投与し,RA関連間質性肺疾患は生じていなかったが,すりガラス陰影を呈する間質性肺疾患を胸部CTで認めたので,念のためCOVID-19による肺炎後から中止となった。COVID-19の重症度は中等度IIとされ,経鼻カニューレによる酸素吸入,レムデシビル,ステロイドの投与が行われた。COVID-19入院20日目には容積減少がみられ,胸膜下に濃度上昇,牽引性気管支拡張像,蜂窩肺,囊胞性病変が認められた(図2)。退院したX年3月からはRA治療はアバタセプトが開始され,プレドニゾロンは6カ月間の投与であった。COVID-19罹患後1年経過したX+1年3月の胸部CT像では,大小様々の囊胞性病変が認められた(図2)。X+2年4月の胸部CT像では左肺の囊胞性病変のサイズの拡大もみられた(図3)が,肺囊胞による気胸の発症なく経過していた。KL-6はおおよそ500〜600U/mLで推移し,MMP-3はおおよそ40〜50ng/mL(基準値36.9〜121.0ng/mL)で推移しており,RAの活動性も亢進していなかった。
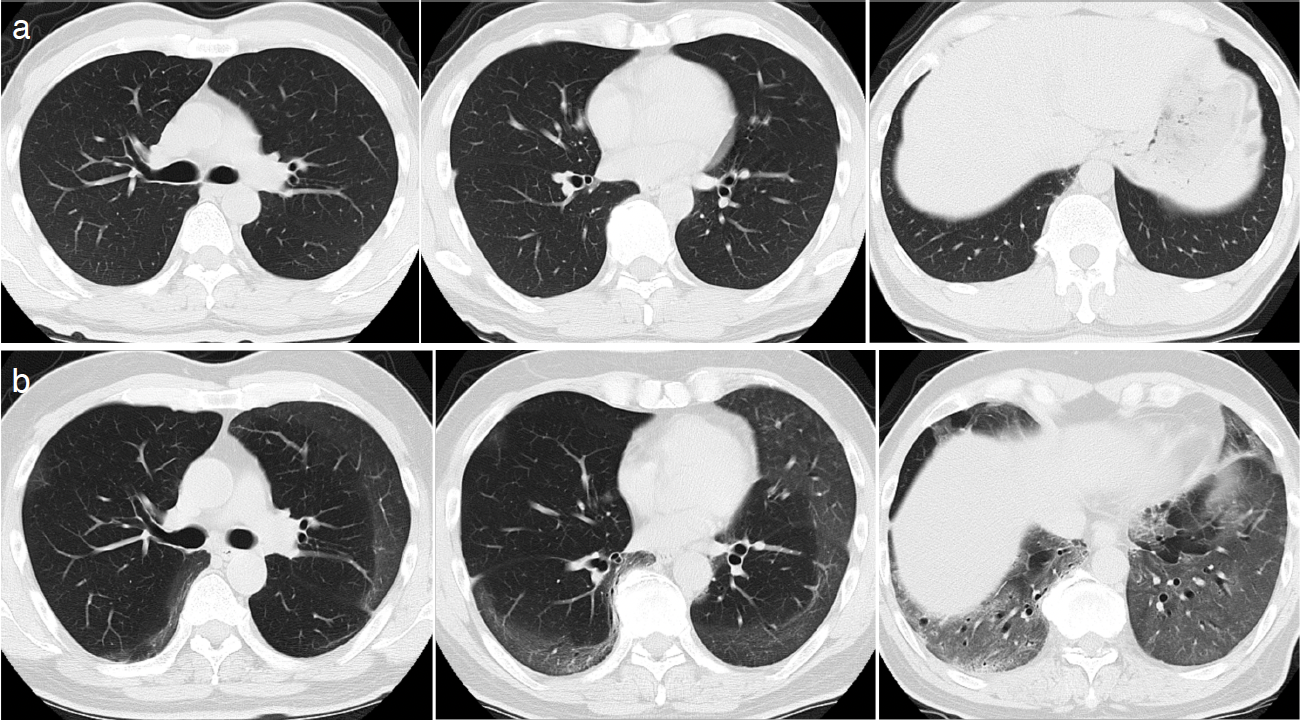
図1 前医での胸部CT像
a. X-11年2月:肺野は正常範囲内である。
b. X年1月(COVID-19入院時):COVID-I9によって,上肺野から背側胸膜下にすりガラス陰影が認められ,下肺野は広範囲にすりガラス陰影がみられる。
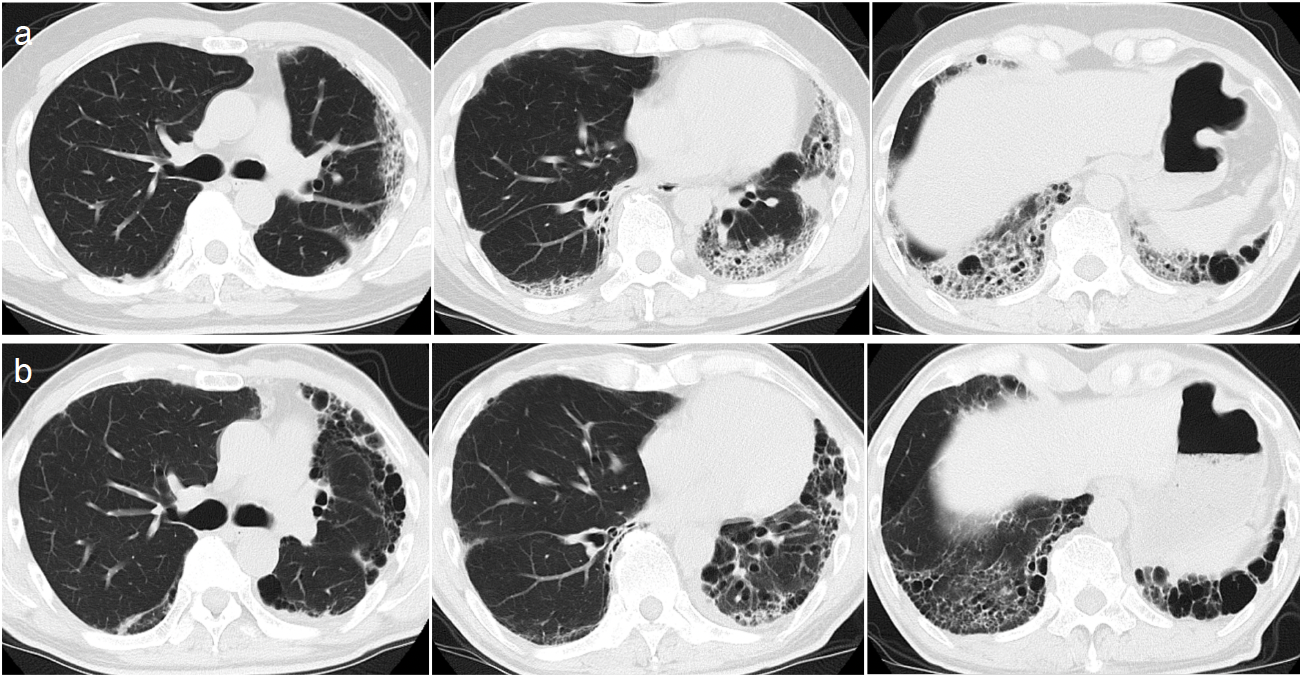
図2 COVID-19罹患後の経過における早期の胸部CT像
a. X年2月(COVID-19入院20日後):容積の減少がみられ,胸膜下に濃度上昇,牽引性気管支拡張像,蜂窩肺,囊胞性病変が認められる。
b. X+1年3月(COVID-19治療1年後):大小様々の囊胞性病変が認められる。
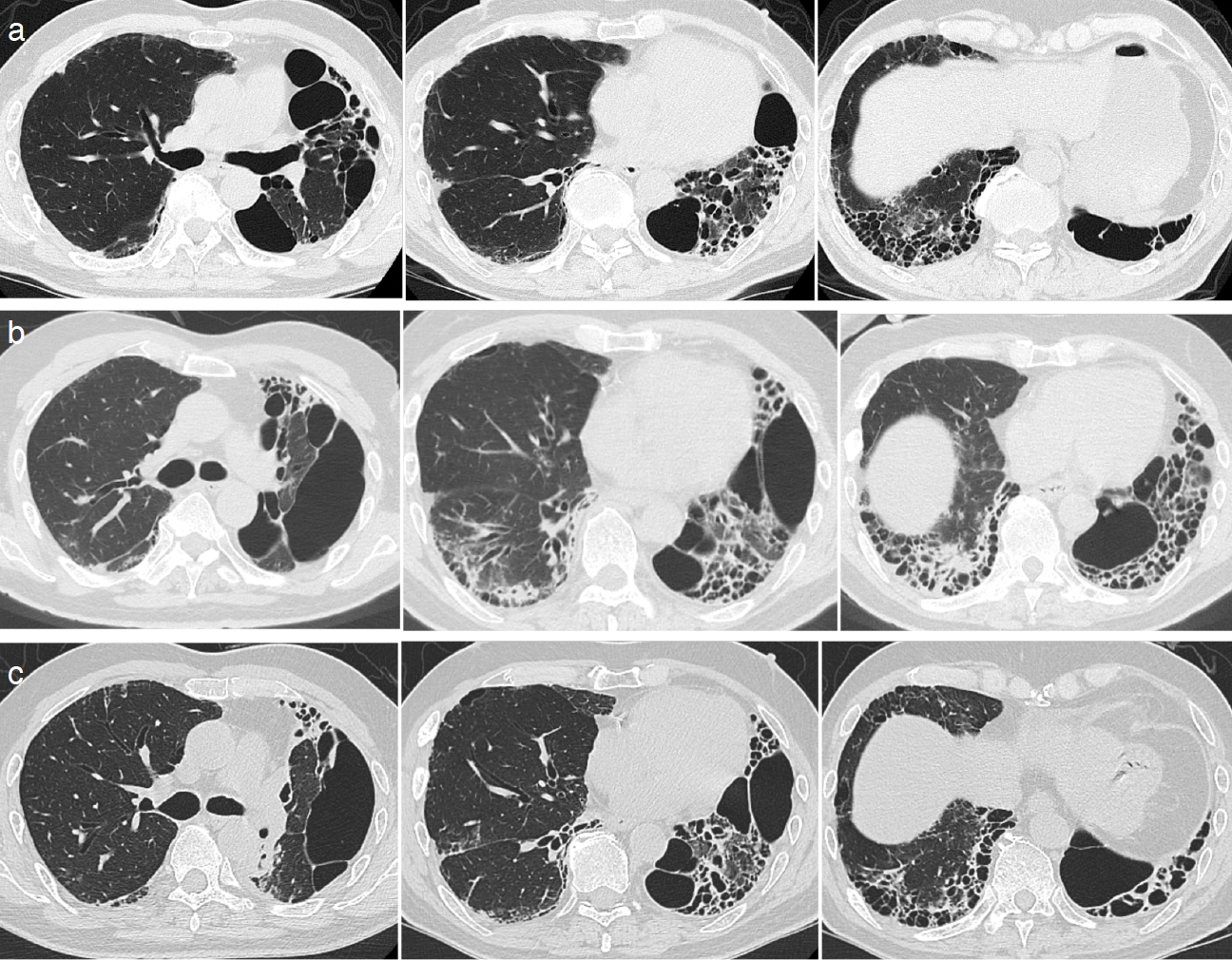
図3 COVID-19罹患して長期経過した胸部CT像
a. X+2年4月:蜂窩肺,大小の肺囊胞が認められる。
b, c. X+4年1月(b:肺炎入院時,c:退院時):囊胞病変の壁肥厚や下肺野の濃度上昇が見られたが,退院時には改善。
家族歴:特記事項はない。
生活歴:喫煙歴なし。機会飲酒。
吸入歴:特記事項なし。
ペット飼育歴:特記事項なし。
現病歴:X+4年1月において約1週間前から感冒症状があり,5日前から全身倦怠感,脱力感を自覚し,某救急病院に救急搬送されたが,呼吸器内科医不在のため,当院に転送となった。なお,アバタセプトは1週間1回125mgを皮下注射されていた。
入院時現症:身長165cm,体重66kg。意識清明。体温37.1℃。脈拍88/分,血圧123/87mmHg,呼吸数19回/分。聴診上,胸部両側に乾性ラ音を聴取した。心音は整で心雑音は聴取せず。SpO2 96%(室内気)。神経学的所見は異常なく,ばち指なし。下腿浮腫を認めなかった。RAによる関節痛は肩関節,肘関節,膝関節,足関節に対称性に認められた。
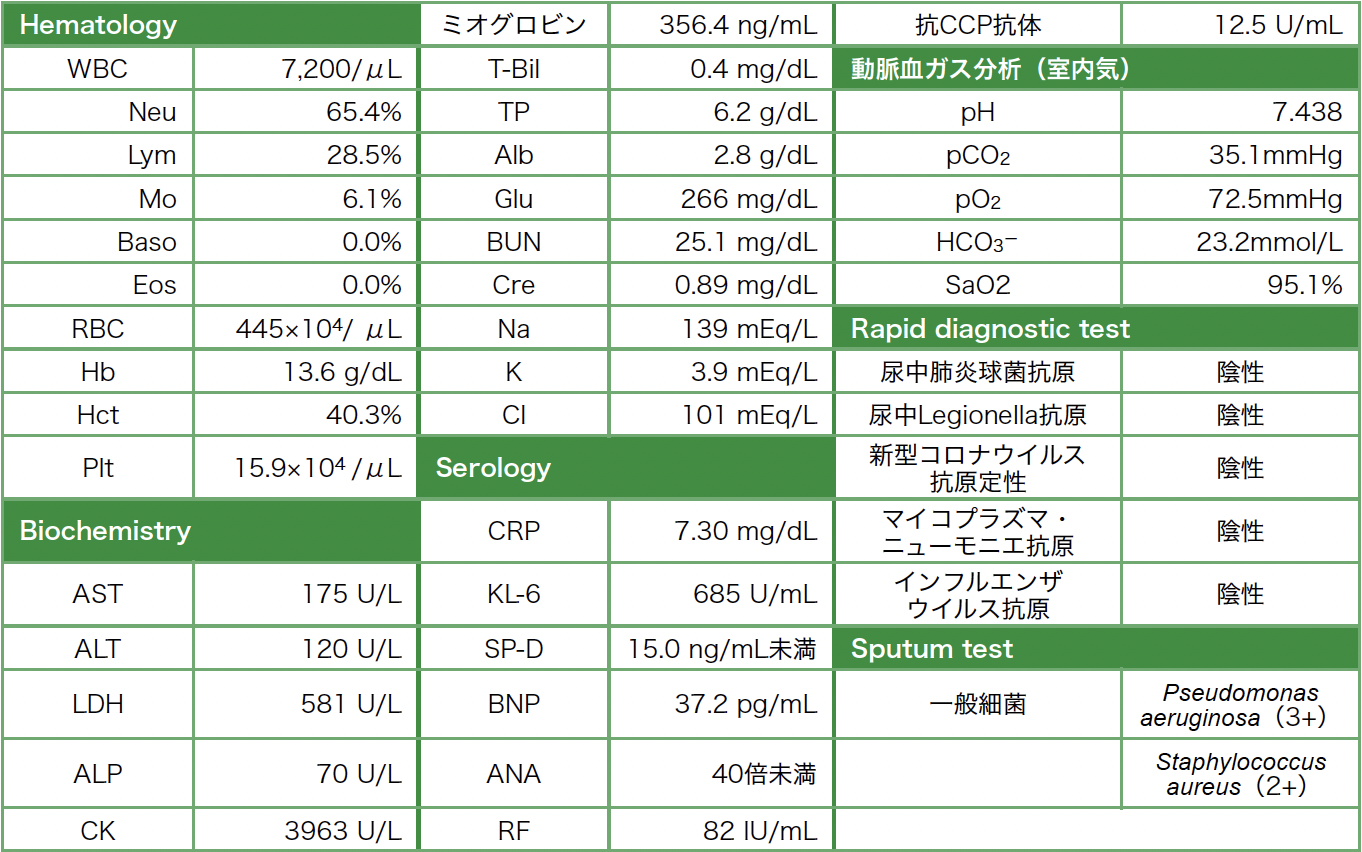
入院時検査所見(表1):末梢血液像については白血球数7,200/μL,赤血球数445×104/μL,血小板数15.9×104/μLであった。生化学検査については尿素窒素25.1mg/dL,クレアチニン0.89mg/dL,AST 175U/L,ALT 120U/L,Na 139mEq/L,K 3.9mEq/L,Cl 101mEq/L,LDH 581U/L,CK 3963U/L,ミオグロビン356.4ng/mL(基準値155未満),CRP 7.30mg/dLであった。免疫学的検査ではKL-6 685U/mL(500未満),抗リウマチ因子定量82U/mL(15以下),抗CCP抗体12.5U/mL(0.5未満)であった。喀痰検査では,後日,緑膿菌,黄色ブドウ球菌が検出された。
表1 入院時検査所見
入院時胸部CT像(図3):囊胞病変に壁肥厚が見られ,右下葉背側に浸潤影が認められた。
入院後経過:前医で撮影された胸部CT画像を参照することによって,4年にわたって,肺囊胞病変が経時的に増大していることが確認された。RA関連間質性肺疾患の急性増悪ではなく,細菌性肺炎と考え,セフトリアキソン1g×2/日の点滴を開始した。入院7日目に喀痰培養の結果が判明し,黄色ブドウ球菌にセフトリアキソンは感受性があったが,緑膿菌にセフトリアキソンは耐性であったので,感受性のあるメロペネム0.5g×2/日の点滴に変更し,5日間投与した。抗菌薬の総投与期間は12日間であった。入院9日目の胸部CT像では,肺炎像の改善が認められた(図3)。入院中,室内気でSpO2は95%以上保たれており,酸素吸入は行わなかった。ステロイド投与は入院中行わなかった。入院時に横紋筋融解症が認められたが,漸次改善し,入院14日目に自宅退院となった。退院時にCRP 0.37mg/dL,CK 168U/L,AST 67U/L,ALT 84U/Lで,それぞれ下降していた。
膠原病の中でもRAは患者数が多く,呼吸器疾患の合併例も多く,呼吸器内科医が日常診療で遭遇する場面が多い。Tsakokら[2]によるとCOVID-19はオミクロン変異株以降の肺炎については,デルタ変異株以前と比較して,比較的軽症とされている。自験例はデルタ変異株以前の感染例と考えられるが,長期間遷延するCOVID-19の後遺症について様々の報告がなされつつある[3]。COVID-19による間質性病変は,経過中,次第に軽減することが多いとされているが[4][5],肺囊胞病変については,まとまった報告例はない。Martiniら[4]によるとCOVID-19後肺炎の変化は,主に器質化肺炎と一致しており,大多数の患者で急性感染からの回復後12カ月以内に消失する可能性が高いとしている。Panら[5]によるとCOVID-19診断から1年後には,3つの胸部CTパターン(すなわち,完全消失,残存線状陰影,および多巣性網状または囊胞性病変)が観察され,完全消失が最も一般的であったとしている。退院時に示された線維性肺変化の一部は,主に退院から症状発症後3カ月までの間に部分的に吸収され,一方,持続的な胸部CT像の異常は,重症肺炎,急性呼吸窮迫症候群を伴う高齢患者で発生する可能性が高かったとしている[5]。COVID-19感染から1年後のこれらの胸部CT所見が肺機能の永久的な障害に関連しているかどうかを判断するには,さらなる研究が必要であるとしている。
SARS-CoV-2感染は,激しい炎症反応を引き起こすサイトカインストームを引き起こすことが知られている。Capletonら[6]によれば,COVID-19により炎症が長引くと,肺胞壁が破壊され,肺囊胞の発生につながる可能性があり,肺囊胞は局所的な細気管支および肺胞壊死に続発する壁が薄く空気で満たされた病変であり,細菌性肺炎,特に黄色ブドウ球菌および肺炎球菌に伴うことが多いとしている。彼らの症例報告においてCTで確認された変化は,COVID-19肺炎が線維化,囊胞形成へと進行し,ARDSの状況下で肺実質が破壊された直接的な結果であったとしている[6]。真栄城ら[7]は,COVID-19発症3週間前後の時期は,COVID-19発症後の器質化/線維化が生じる時期に相当するため,その時期は肺囊胞が生じやすい可能性があるとしている。Liuら[8]によれば,人工呼吸器を装着された症例のみならず,人工呼吸器をまったく受けなかった重症の症例でも肺囊胞が観察され,その理由としては,虚血性障害,肺線維症,肺コンプライアンスの低下,気道内の炎症性滲出液の発生などが考えられるとしている。一方,RAによる多発肺囊胞について越智ら[9]の報告例によれば,胸部X線像にてすりガラス陰影の拡大を認め,さらにKL-6値が上昇していたことより,RA関連間質性肺疾患の増悪に伴って細気管支の狭窄が起こり,チェックバルブ機構により進行性の肺囊胞を来したと推測している。自験例では,COVID-19後における多発性肺囊胞症の発症にCOVID-19の後遺症に加えてRAの関与の有無について明らかではなく,症例の積み重ねが今後必要であろう。Liら[10]はRA関連間質性肺疾患とCOVID-19による肺病変は臨床的,免疫学的に顕著な類似点があり,COVID-19に感染した肺病変を有するRA患者の病態の把握,治療は困難を伴うとしている。
アバタセプトはCTLA-4細胞外領域とIgGのFc領域からなり,抗原提示細胞とT細胞間の共刺激経路を阻害することでT細胞活性化を調節する薬理作用をもつRA治療薬である。間質性肺疾患を合併するRA患者においてアバタセプトは,TNF阻害薬や従来型合成抗リウマチ薬よりもRA関連間質性肺疾患のリスクを低下させるとしている[11]。自験例ではアバタセプトに変更し,肺病変がCOVID-19の後遺症とともにRAの関与も否定できないため有用であったと考えている。Cabralら[12]のレビューによるとアバタセプトは肺炎の副作用は少ないとされているが,自験例のようなCOVID-19による肺後遺症がある症例では,慎重な経過観察を要する。
利益相反:本主題に関して利益相反はない。
A 62-year-old man with rheumatoid arthritis (RA) showed extensive ground-glass opacities on chest CT scan at the time of COVID-19 infection. These CT images changed to traction bronchiectasis, honeycombing, and cystic lesions, and after one year, they became cystic lesions of various sizes. Four years after the onset of COVID-19, the patient suffered from bacterial pneumonia and rhabdomyolysis, but improved with antibiotic treatment. It has been reported that pulmonary sequelae caused by COVID-19 often improve, but it should be noted that cystic lesions such as those in our case may worsen.