
A case of type II respiratory failure associated with pulmonary thromboembolism
Shintaro Nishiki
Keywords:肺血栓塞栓症,COPD,Ⅱ型呼吸不全/pulmonary thromboembolism,chronic obstructive pulmonary disease,hypercapnic respiratory failure
呼吸臨床 2020年4巻7号 論文No.e00107
Jpn Open J Respir Med 2020 Vol. 4 No. 7 Article No.e00107
DOI: 10.24557/kokyurinsho.4.e00107
©️Shintaro Nishiki. 本論文はクリエイティブ・コモンズ・ライセンスに準拠し,CC-BY-SA(原作者のクレジット[氏名,作品タイトルなど]を表示し,改変した場合には元の作品と同じCCライセンス[このライセンス]で公開することを主な条件に,営利目的での二次利用も許可されるCCライセンス)のライセンシングとなります。詳しくはクリエイティブ・コモンズ・ジャパンのサイト(https://creativecommons.jp/)をご覧ください。
肺血栓塞栓症(PTE)では,血栓塞栓子により肺でのガス交換が障害され,代償的に過換気となり,動脈血二酸化炭素分圧(PaCO2)が低下することが一般的である[1]。しかし,代償ができない場合にはPaCO2の上昇を認めることがある。今回,II型呼吸不全を呈したPTEの1例を経験したため報告する。
症例:78歳,男性。
主訴:動悸,呼吸困難。
現病歴:高血圧症,COPDの診断で近医に通院加療中だったが,これまで自覚症状がなかったためCOPDの治療はされていなかった。X年Y−3月頃から労作時呼吸困難が悪化し,階段昇降がきつくなった。X年Y月30日起床時,これまでにない激しい動悸と呼吸困難を自覚し,近医を受診した。受診時にSpO2 76%(room air)と低値を認めたため当院に入院診療依頼があり,同日当院に救急搬送となった。当院搬送時,動脈血液ガス検査で,O2 nasal cannula 2L/min投与下でPaO2 42.5Torr,PaCO2 48.5TorrとII型呼吸不全を認めたため,救急外来でマスク型人工呼吸を導入の上,当院に緊急入院となった。
既往歴:高血圧症,COPD。
職業歴:タクシー運転手。
喫煙歴:前喫煙者,20本/日×48年間(19〜67歳),10本/日×7年間(68〜75歳)。
家族歴:父 COPD,母 心筋梗塞 。
アレルギー歴:特記事項なし。
入院時現症:身長165cm,体重46.0kg, BMI 16.90kg/m2,体温36.8℃,血圧102/73mmHg,呼吸回数28/min,脈拍79/min・整,SpO2 93%(O2リザーバー付き酸素マスク10L/min)。意識清明,表在リンパ節の腫脹なし。胸部;gallop rhythm様の心音と拡張期心雑音を認める。呼吸音清,肺副雑音なし。腹部;平坦で軟,圧痛なし。四肢;浮腫なし。神経学的所見;異常なし。
血液学的検査所見(表1):感染合併を疑うほどの炎症反応上昇は認められず,D-ダイマーが6.7μg/dLと上昇していた。
表1 入院時血液検査所見
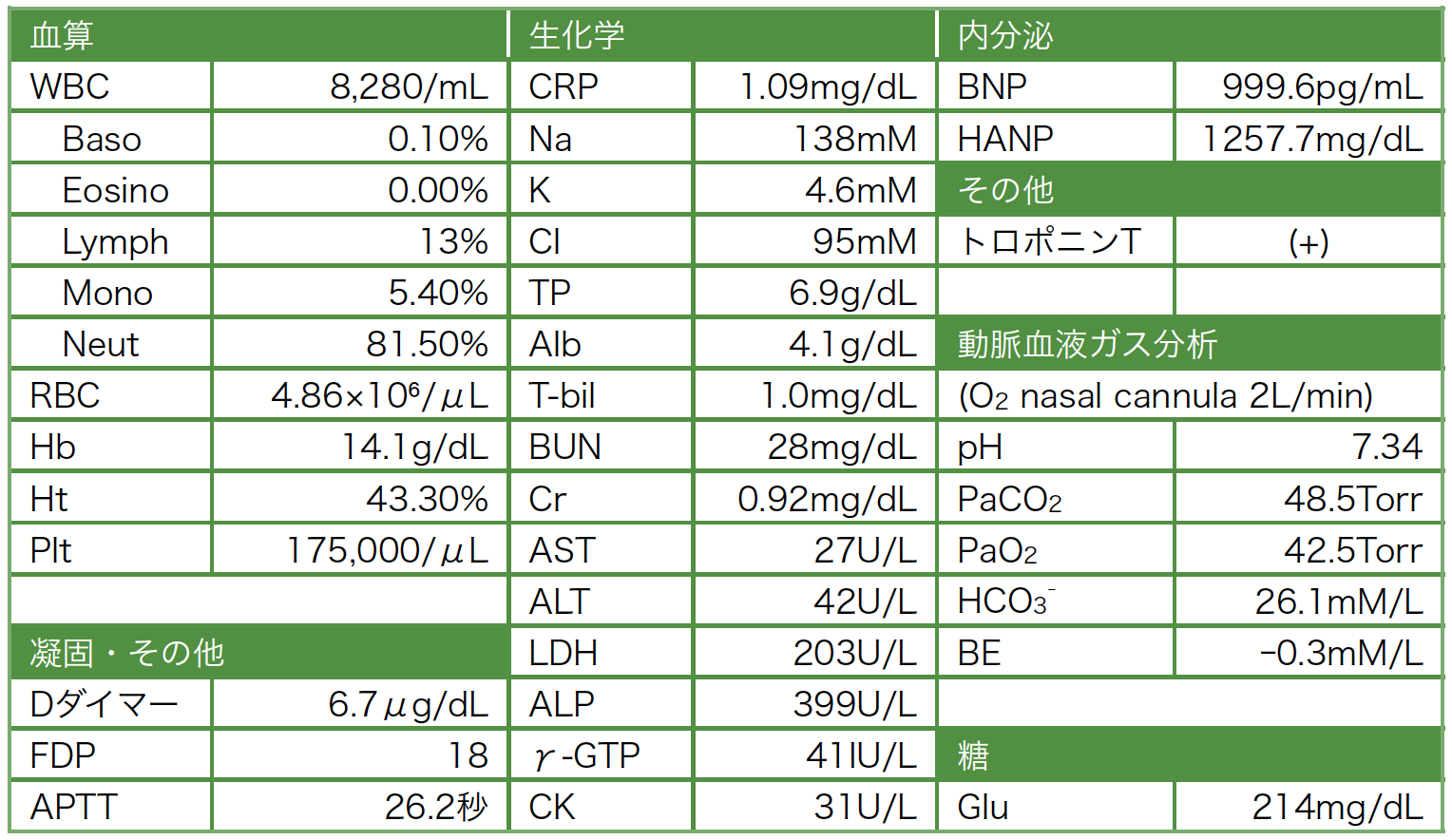
画像検査所見:初診時胸部単純X線写真(図1)を示す。右肺動脈に関しては拡張が疑われる。またCTR拡大を認める。右肺野の血管影が左より目立たなくなっている。 心電図検査:PR 96bpm,RSR’パターン,R波増高不良(V3)。 下肢静脈超音波検査:Rt-SV(ひらめ静脈)2カ所とRt-Per(腓骨静脈)に血栓を認める。膝窩静脈の拡大を認め,下肢静脈血栓からのPTEの可能性が高いと考えられた。
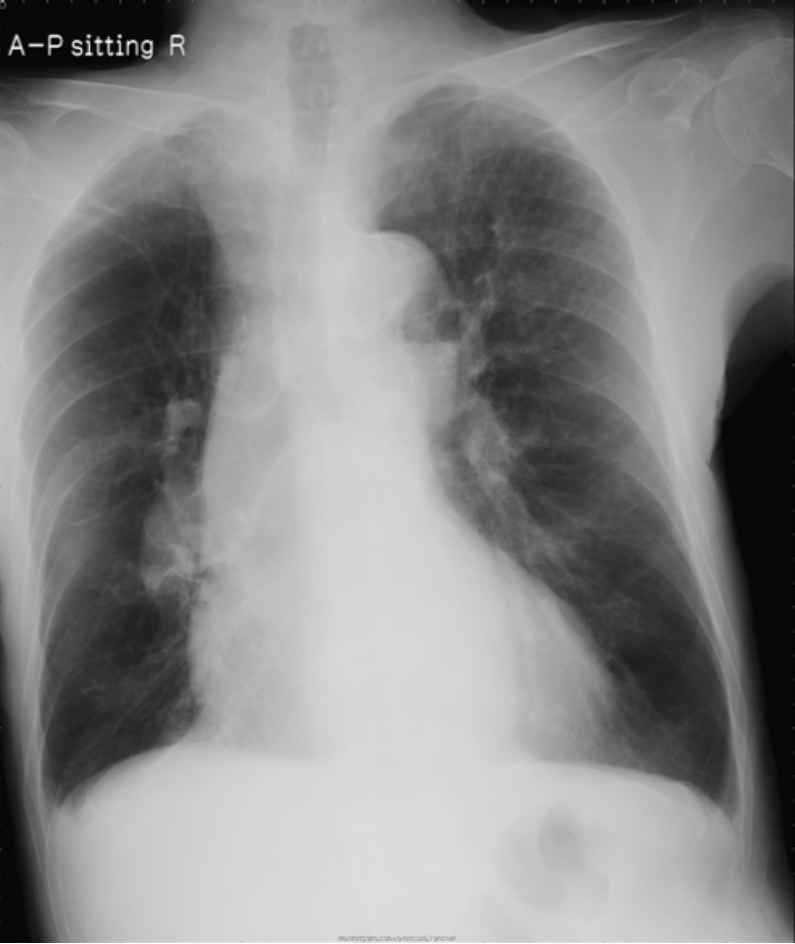
図1 入院時胸部X線写真
右肺動脈に関して拡張が疑われる。CTR拡大を認める。右肺野の血管影が左より目立たなくなっている。
臨床症状,聴診所見,胸部単純X線写真よりうっ血性心不全が疑われたため,心エコー検査を施行した。心エコー検査では右室拡大と右房拡大を認め,推定肺動脈圧97.0mmHgと肺高血圧を認めた。血液検査でD-ダイマーが6.7μg/dLと上昇していたことと併せて急性PTEを疑い造影CTを施行したところ,胸部造影CT画像(図2)で右肺動脈主幹部から葉間肺動脈に血栓を認めた。その他右下葉肺動脈,右肺動脈A1,左肺動脈舌区枝と左下葉肺動脈に血栓を認めた。肺野条件の胸部CT画像(図3)では,両肺の上葉を中心として肺野全体が気腫状となっていた。
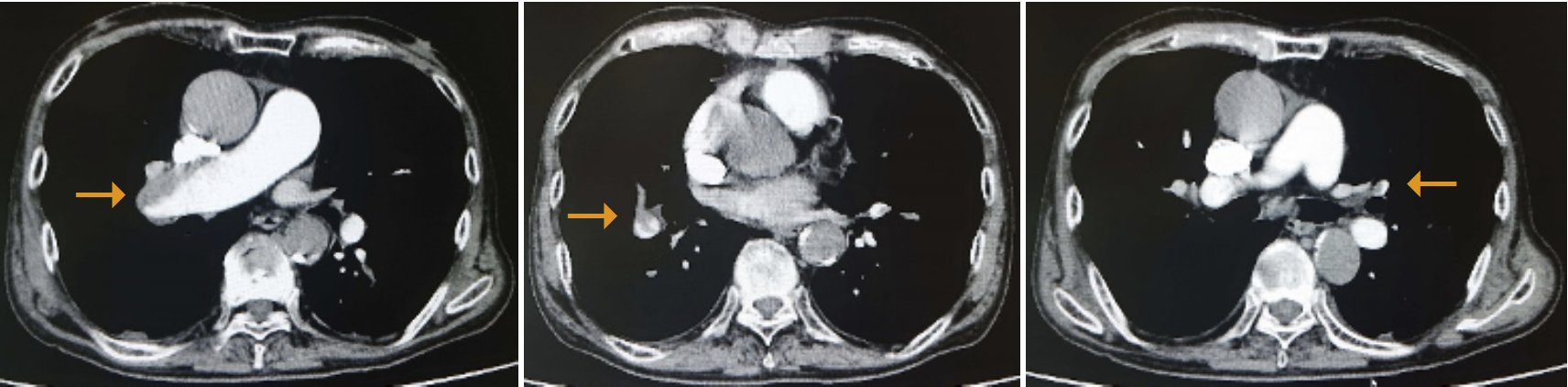
図2 入院時胸部造影CT
右肺動脈主幹部から葉間肺動脈に血栓を認める。また,右下葉肺動脈,右肺動脈A1,左肺動脈舌区枝と左下葉肺動脈に血栓を認める。
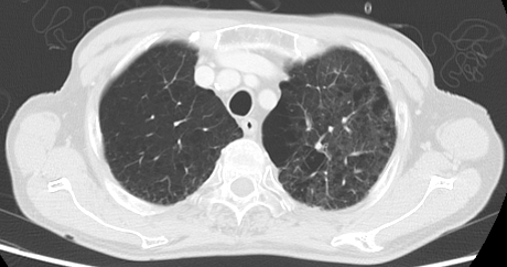
図3 入院時胸部CT(肺野条件)
左右両肺の上葉を中心として,肺野全体に気腫性病変を認める。
以上より,Acute PTE on chronic PTE,COPD,主に慢性PTEの結果としての肺高血圧や右心不全により,呼吸不全を来した状態であると診断した。速やかに抗凝固療法および線溶療法を開始し,血栓溶解と再発防止を図り,急性右心不全やショックの状態に対して呼吸循環動態の改善を図った。9病日より呼吸リハビリテーションを開始した。12病日に施行した肺換気シンチグラフィ検査(図4)では,肺血流シンチグラフィで,両側肺野に区域性,やや境界不明瞭な低集積が多発した。特に,右上葉,中葉,舌区,両側下葉では高度な低集積を示したが,ほとんどは肺野の気腫性病変に一致した。両側下葉のみ肺野器質変化に対して集積低下が強い傾向があった。肺換気シ ンチグラフィではほぼ正常の換気分布であり,V/Qミスマッチを呈していた。15病日に施行したスワンガンツカテーテル検査ではO2 step upを認めず,肺高血圧の所見であった。本症例の肺高血圧は,慢性PTEと基礎疾患であるCOPDとによって惹起されていると考えられた。肺動脈造影検査(図5,6)では,中枢に大きな塊状の血栓を認めず,両側下肺野に血栓の存在が疑われた。内科的治療により循環動態が改善傾向にあるためバルーン肺動脈形成術は施行しなかった。呼吸管理と経口抗凝固療法を継続し,また,COPDに対して19病日より長時間作用性抗コリン薬(LAMA,グリコピロニウム臭化物)と長時間作用性β2刺激薬(LABA,インダカテロールマレイン酸塩)の配合剤の投与を開始した。
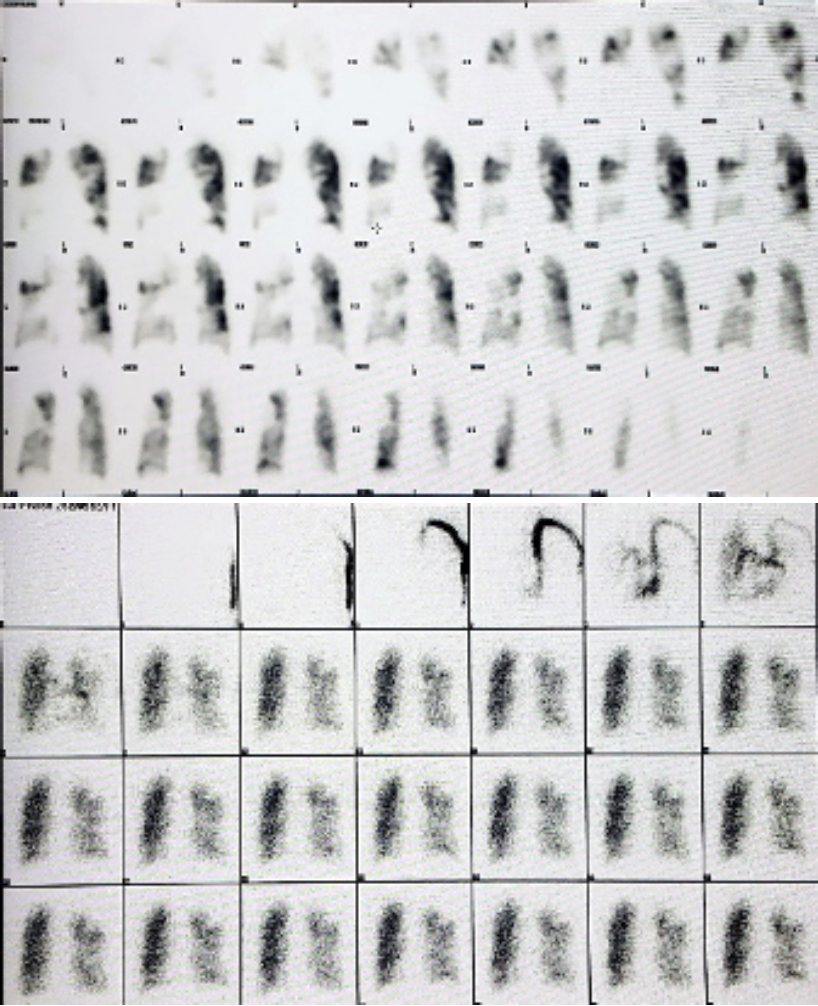
図4 肺換気シンチグラフィ
上が肺血流シンチグラフィ,下は肺換気シンチグラフィで,V/Qミスマッチを呈している。
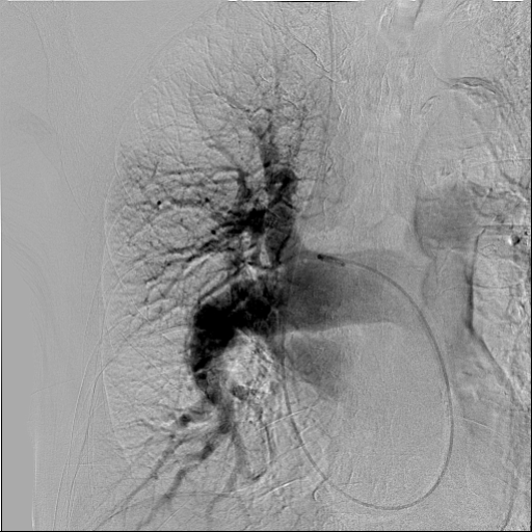
図5 右肺動脈造影
下肺野に血栓の存在が疑われるが,中枢にmassiveな血栓を認めない。
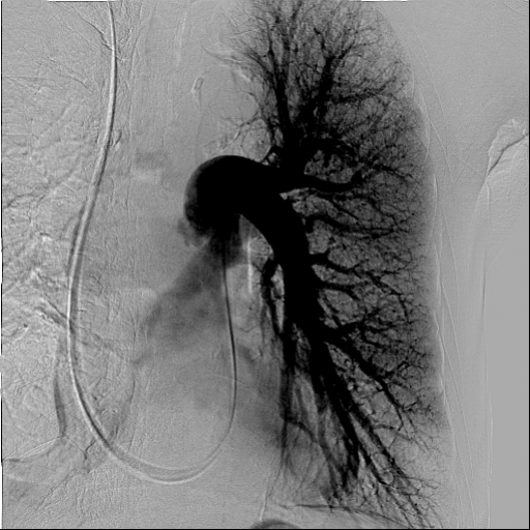
図6 左肺動脈造影
下肺野に血栓の存在が疑われるが,中枢にmassiveな血栓を認めない。
50病日に施行した胸部X線検査(図7)では,当初認めていた心胸郭比の拡大や肺動脈の局所的な拡大,肺血管分布に一致する血管影の減少が著明に改善した。また,酸素化も経時的に改善し,53病日に施行した動脈血液ガス検査(X年Y+3月,O2 nasal cannula 1L/min)では,pH7.512,PaCO2 35.2Torr,PaO2 70.2Torr,HCO3- 28.2mmol/L,BE 5.1mmol/Lであり,治療により血栓塞栓が徐々に解除されたことで,酸素化が改善したと考えられた。60病日に施行した気管支拡張薬吸入後の呼吸機能検査(表2,図8)で,VC 2.24L,%VC 64.0%,FEV1 0.82L,FEV1% 38.0%と,高度の混合性換気障害を認めた。%FEV1は32.3%で,III期のCOPDであった。在宅酸素療法を,安静時と就寝時に1L/min,労作時に1.5L/minで導入し,外来で,治療効果判定目的の下肢静脈超音波検査や胸部造影CT検査を施行する予定として,X年Y+3月自宅退院となった。
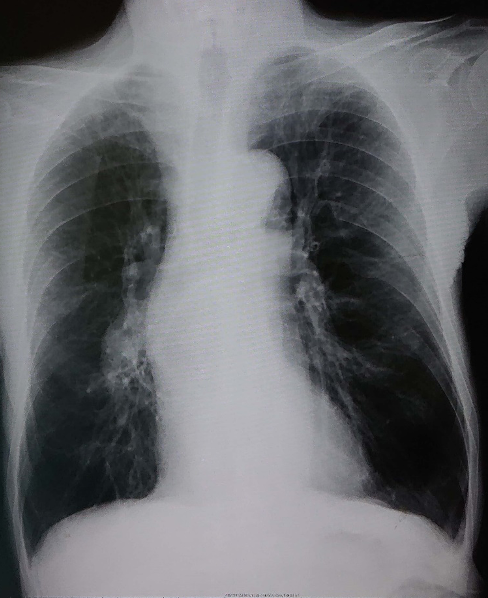
図7 治療後胸部X線写真
当初認めていた心胸郭比の拡大や肺動脈の局所的な拡大,肺血管分布に一致する血管影の減少の改善を認める。
表2 呼吸機能検査所見
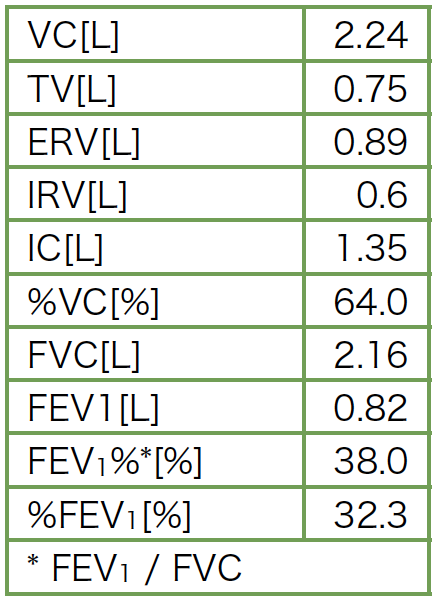
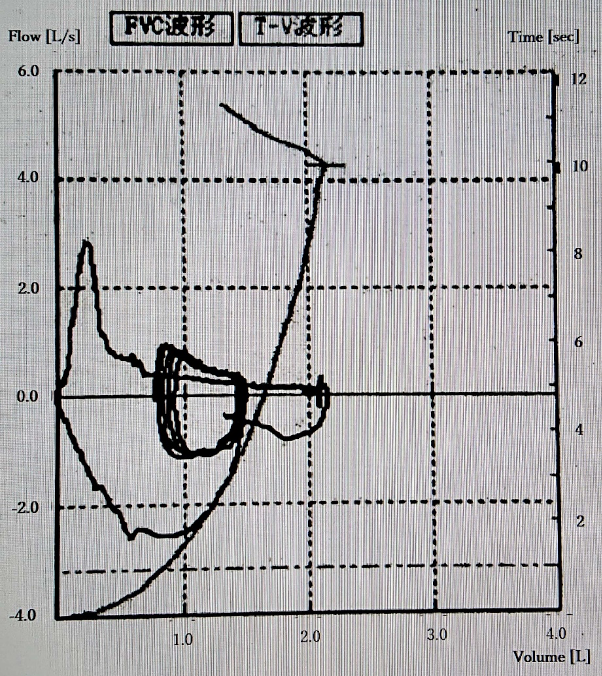
図8 スパイログラムとフロー・ボリューム曲線
フロー・ボリューム曲線でピークフローが低下,下向脚が下に凸となり,強制呼気時の流量が安静呼気時の流量を下回っている。
PTEと深部静脈血栓症は一連の病態であり,静脈血栓塞栓症と総称される[1]。PTEの塞栓源の約90%は下肢あるいは骨盤内の静脈で形成された血栓であり,肺動脈が血栓塞栓子により閉塞する疾患である。PTEの発症頻度は,2006年には日本では1年間に人口100万人あたり62人で増加傾向にあり,60歳代から70歳代が発症のピークであるという報告がある[1][2][3]。急性PTEは新鮮血栓が塞栓子として肺動脈を閉塞する病態であり,その自覚症状は,呼吸困難の出現頻度が72%,次いで胸痛が43%,冷汗25%,失神と動悸が22%の順となっている[1][4]。急性PTEの診断にあたっては,臨床所見によるPTEの確率を評価することが重要とされ,評価にはWells scoreや改訂ジュネーブ・スコア等が用いられる[1][5][6]。臨床所見によるPTEである確率の評価で,低〜中等度の場合は,D-ダイマーの値を測定し,その値によって追加検査の要否を検討する[1]。本症例では,自覚症状として動悸と呼吸困難を認めた。Wells scoreによる検査前確率は中等度だったが,D-ダイマーの値が高値を示したため,胸部X線検査に加えて胸部造影CT検査を施行した。その結果,胸部造影CTでは血栓塞栓が右主肺動脈壁に貼りつくように存在しており,これは慢性PTEを示唆するものであった。また,右下葉肺動脈,右肺動脈A1,左肺動脈舌区枝と左下葉肺動脈に血栓を認めたことから,発症の状況と併せて,本症例は慢性PTEが背景にあるところに急性PTEを合併したacute PTE on chronic PTEであると考えられた。15病日に施行したスワンガンツカテーテル検査で認めた肺高血圧は,肺動脈内の慢性PTEを主因として惹起されていたものと考えられた。本症例でも,今後十分な期間の抗凝固療法を継続した上で再度スワンガンツカテーテル検査を行い,改善がみられるかどうかの判断を行う必要がある。これに関連して,初診時に聴取した心雑音は,結果的には肺動脈圧上昇によるII音分裂と肺動脈弁閉鎖不全に由来するGraham-steel雑音であったと考えられる。
急性PTEの治療は大きく分けて,抗凝固療法および血栓溶解療法で血栓溶解や再発防止を図ることと,急性右心不全やショックに対する呼吸循環動態の改善を図ることの2つからなる[1]。今回の症例では,初期治療として血栓溶解療法と未分画ヘパリンによる抗凝固療法を開始し,急性右心不全やショックの状態に対して呼吸循環動態の改善を図った。同時に,急性PTEに加えてCOPD増悪の病態が関与していることを疑ったが,呼吸困難以外にはCOPDの増悪を疑う症状を認めなかったこと,聴診で喘鳴等を認めなかったこと,採血や胸部CTで感染合併を疑う所見を認めなかったことから,COPDの増悪が生じている可能性は低いと判断した。血栓症ならびに筋萎縮の副作用のあるステロイド投与を見送り,COPDに対する薬物療法として,入院当初は気管支拡張薬の吸入のみに留めた。抗凝固療法については,未分画ヘパリンによる初期治療を約1週間施行した後,DOAC内服に切り替え維持療法を行った。
運動などにより換気量を増やす必要がある状態では呼吸数が増加するが,呼吸数が増加すると呼気時間が短くなる。COPD患者では安静時air trappingにより空気が残っている上に,さらに空気が吐き出しにくくなる悪循環を生じる[8][9]。本症例でみられたII型呼吸不全について,救急外来受診時の動脈血液ガス分析はpH<7.35,PaCO2>45 Torr,HCO3⁻は正常範囲内であったことから,II型急性呼吸不全であった可能性が高いと思われた。また,本症例の呼吸不全の要素として,acute PTE on chronic PTE,COPD,主に慢性PTEの結果としての肺高血圧や右心不全,の3つが挙げられると考えられた。X年Y−3月頃から明らかに呼吸不全状態が出現しており,その頃から,COPDや,主に慢性PTEの結果としての肺高血圧や右心不全に伴う呼吸不全が,労作時の呼吸困難として自覚され始めたと考えられる。そして,それらの要素に伴う呼吸不全について,X年Y月30日の起床時までは代償されていたものと考えられる。
今回,急性PTEが発症したことで呼吸循環動態が急激に悪化し,換気量増加等の代償機構により代償しようとしたものの十分に代償することができず,高CO2血症を認めたと考えられる。入院後速やかに抗凝固療法および線溶療法を開始して血栓溶解と再発防止を図ったこと,急性右心不全やショックの状態に対して呼吸循環動態の改善を図ったこと,また,今回入院中にCOPDに対する吸入薬投与を開始したことや入院初期から呼吸リハビリテーションを継続的に施行したことにより,呼吸循環動態が改善し高CO2血症が改善したものと考えられた。
PTEでは,血栓塞栓子により,肺でのガス交換が障害され,代償的に過換気となりPaCO2が低下することが一般的である。しかし,本症例のようにCOPD等の基礎疾患が併存することで代償ができない場合は,PaCO2が上昇することがある。今後さらに症例を蓄積することにより,詳細な病態の解明や治療法の検討を行う必要がある。
本論文の要旨は第38回一般財団法人博慈会合同医学集談会(2019年,東京)で発表した。
利益相反:本論文について申告する利益相反はない。